من ويكيبيديا، الموسوعة الحرة
طب المراهقين
طب المراهقين أو طب الأحداث هو التخصص الفرعي الطبي الذي يركز على رعاية المرضى الذين هم في مرحلة المراهقةوالبلوغ والتي تتراوح عادة من السنوات الأخيرة من المدرسة الابتدائية حتى التخرج من المدرسة الثانوية (بعض الأطباء في هذا تخصص علاج البالغين الشباب يحضرون في عيادات الكلية للمنطقة في الحقل الفرعي للصحة الكلية).
ويدخل المرضى سن البلوغ والذي عادة ما يبدأ بين سن 9-11 للبنات، و11-13 للأولاد.
في الدول المتقدمة تم تمديد فترة المراهقة سواء عن طريق جعله في عمر أصغر، بداية البلوغ بدأ في وقت سابق، ووضع سن نهاية لاحق مما يتطلب المزيد من سنوات التعليم أو التدريب قبل الاستقلال الاقتصادي عن الآباء والأمهات.
وكثيرا ما تعالج القضايا التي تتفشى خلال فترة المراهقة من قبل مقدمي الخدمات وتشمل على:
الأمراض المنقولة جنسيا (العمل مع المتخصصين في أمراض الغدد الصماء لدى الأطفال والتوليد وأمراض النساء في سن المراهقة والأمراض المعدية والمناعة وأمراض المسالك البولية والطب التناسلي).
الحمل غير المرغوب فيه (العمل مع المختصين في التوليد وأمراض النساء في سن المراهقة، وخاصة في مجال الطب حديثي الولادة والأم والجنين والعديد - وإن لم يكن بالجميع- هي الحالات الخطرة طبيا أو المعرضة للخطر و/ أو ذوي التحديات الاقتصادية النفسية والاجتماعية والبيئية، والاجتماعية).
تحديد النسل (هناك حاليا حملة في سياسات الرعاية الصحية للحكومة الاتحادية للولايات المتحدة لضمان الوصول إلى أي وصفة طبية أو وسائل منع الحمل للقاصرين المراهقين الذين يطلبونها، وخاصة إذا كانوا فوق سن معينة).
النشاط الجنسي (مثل العادة السرية، المعاشرة الجنسية والاعتداء الجنسي).
تعاطي المخدرات.
الدورة الشهرية (مثل انقطاع الطمث وعسر الطمث ونزيف الرحم مختلة)
حب الشباب (العمل مع المتخصصين في الأمراض الجلدية الذين يعالجون المراهقين)
اضطرابات الأكل مثل فقدان الشهية العصبي والنهام العصبي (العمل مع خبراء التغذية وأخصائيو التغذية، وكذلك المتخصصين في مجال الإرشاد الصحة العقلية للأطفال وعلم النفس السريري والطب النفسي للأطفال الذين يعملون مع المراهقين).
أمراض معينة النفسية (خصوصا اضطرابات الشخصية، واضطرابات القلق، والاكتئاب الشديد والانتحار، والهوس الاكتئابي، وأنواع معينة من مرض انفصام الشخصية فيتم التنسيق مع مستشارين الصحة العقلية وعلماء النفس السريري، والأطباء النفسيين للأطفال المتخصصين في الرعاية الصحية للمراهقين).
تأخر أو البلوغ المبكر (في كثير من الأحيان يتم مع المتخصصين في طب الأطفال المراهقين وأمراض الغدد الصماءو المسالك البولية وأمراض الذكورة).
محتويات
1 مجال الرعاية
2 المثليون ومزدوجو الميول الجنسية
3 الامراض المزمنة
4 حصول الشباب على الرعاية الصحية
5 التدريب
6 مراكز صحة المراهقين في الولايات المتحدة
7 طب المراهقين في استراليا
8 المنظمات المهنية
9 روابط خارجية
10 مراجع
مجال الرعاية
مقدمي الرعاية للمراهقين يستغرقون عادة وقت في اتباع نهج شامل للمريض ومحاولة للحصول على المعلومات ذات الصلة بالمريض ليكون بشكل جيد في مجموعة متنوعة من المجالات المختلفة.
المنزل : كيف هي حياة المراهق المنزلية ؟ علاقته /ا مع أفراد الأسرة؟ أين ومع من يعيش المريض؟ الوضع المعيشي له/ لها مستقر؟
التعليم (أو العمل) : كيف هو أداء المراهقين الدراسي ؟ / هل يتصرفون بشكل جيد، أم أن هناك مشاكل انضباط في المدرسة؟ إذا كانوا يعملون / اين يجعل أجر المعيشة؟ وهل هم آمنين ماليا؟
التغذية (يتضمن صورة الجسم) - هل المريض يتبع نظام غذائي متوازن؟ هل هناك كمية كافية من الكالسيوم؟ هل المراهق يحاول انقاص وزنه، و(إذا كان الأمر كذلك)، هل هو بطريقة صحية؟ كيف تشعر أو يشعر بأجسادهم ؟ هل كان هناك خسارة أو زيادة وزن كبيرة في الآونة الأخيرة؟
الأنشطة :كيف يقضي المريض/ة اوقاتهم ؟ هل ينخرطون في سلوك خطير أو محفوف بالمخاطر؟ هل يكونون تحت الإشراف خلال أوقات فراغهم؟ مع من يقضون معظم وقتهم؟ هل لديهم مجموعة الأقران مؤيدين؟
المخدرات (بما في ذلك الكحول والتبغ) - هل المريض شرب المشروبات التي تحتوي على الكافيين (بما في ذلك مشروبات الطاقة)؟ هل دخن المريض؟ هل يشرب المريض الكحول؟ وهل استخدم المريض المخدرات غير المشروعة؟ إذا كان تعاطي المخدرات، إلى أي درجة، وإلى متى؟
الانتحار (بما في ذلك تقييم المزاج العام) - ما هو مزاج المريض من يوم لآخر؟ هل فكر/ ت بمحاولة الانتحار؟ هل الحالة النفسية والعاطفية مختلة بحيث يعانون من ضعف إلى حد كبير في أنشطة الحياة اليومية أو أنها تشكل خطرا على أنفسهم أو على الآخرين؟
السلامة: هل المريض يرتدي خوذة دراجة وحزام الأمان بانتظام ؟ هل يقود المريض وهو في حالة سكر أو مع السائق الذي هو في حالة سكر؟ هل يرتدي المريض معدات السلامة أثناء المشاركة في الألعاب الرياضية؟
بعض مقدمي الخدمات يفضل إضافة نقاط القوة لهذه القائمة، في محاولة لتجنب التركيز على قضايا خطر أو قلق وإعادة صياغة التفاعل المريض بطريقة تبرز المرونة. بالإضافة إلى التاريخ المفصل وينبغي أن يكون المراهقون يجرون فحص جسدي شامل (بما في ذلك تقييم التنموي والعصبية واختبار STI وفحص الجهاز التناسلي) وفحص الحالة الصحية العقلية بشكل سنوي على الأقل بالإضافة إلى الفحص سنويا للأسنان والبصر.
المثليون ومزدوجو الميول الجنسية
المراهقين المثليات والمثليين والمزدوجين يميلون إلى سلوكيات صحية أكثر خطورة ولها نتائج صحية سيئة مقارنة بالشباب المغايرين ومن ذلك:
تعاطي المخدرات
الانتحار
اضطرابات الأكل وشكل الجسم
السلوك الجنسي، بما في ذلك التورط بالحمل غير المقصود (على عكس الافتراضات المثليون والمزدوجون هم الأكثر عرضة لتورط في الحمل الغير مرغوب فيه مقارنة مع أقرانهم المغايرين)
التشرد الذي يؤثر على الصحة والحصول على الرعاية الكافية.
الامراض المزمنة
ان هيمنة الحالات المزمنة المتزايدة على الحالات الحادة ومع التحسن الكبير في متوسط العمر المتوقع فأن إدارة مثل هذه الحالات المزمنة في سن المراهقة أكثر أهمية: الحالات المزمنة ونمو المراهقين تؤثر على الطرفين.
الأمراض المزمنة غالبا ما تسبب تأخير في سن البلوغ وعوائق مؤقتة أو دائمة للنمو وعلى العكس من النمو والتغيرات الهرمونية يمكن أن يزعزع استقرار العلاج للحالة المزمنة. كما يمكن أن يؤدي زيادة في الاستقلال إلى وجود ثغرات في الذاتية، على سبيل المثال في إدارة انخفض من مرض السكري.
حصول الشباب على الرعاية الصحية
قضايا أخلاقيات مهنة الطب، خصوصا فيما يتعلق بالسرية والحق في الموافقة للحصول على الرعاية الطبية، هي أمور ذات صلة بممارسة طب المراهقين.
التدريب
يتم اختيار مقدمي طب المراهقين عموما من تخصصات طب الأطفال، الطب الباطني، ميد / بدس أو طب الأسرة.
وتطلب مجالس التصديق لهذه التخصصات المختلفة متطلبات للحصول على الشهادات وكلها تتطلب الاستكمال الناجح للمنح الدراسية (قائمة شاملة من الذي يتوفر من خلال الجمعية لصحة المراهقين والطب) ودرجة النجاح في امتحان التصديق متفاوتة.
تتطلب الهيئة الأمريكية في طب الأطفال والهيئة الأميركية للطب الباطني دليل الإنجاز العلمي من قبل المرشحين للحصول على شهادة التخصص الفرعي وعادة تكون على شكل دراسة بحثية أصلية.
وتكون شهادة المجلس الطبي في طب المراهقين في الولايات المتحدة متاحة من خلال لوحات اختصاص المجلس الأميركي للطب الباطني والتقويمي والمجلس الأميركي لعلم الأعصاب والطب النفسي والمجلس الأميركي للطب الأسرة والعظام المجلس الأميركي لأطباء الأسرة والبورد الأمريكي في طب الأطفال والعظام والبورد الأمريكي في طب الأطفال.
مراكز صحة المراهقين في الولايات المتحدة
العديد من ممارسات subspecialists هي جزء من الممارسات العامة للعيادات أو الممارسات التخصص أو في العيادات المدرسية أو عيادات العالية للكليات . وبالإضافة إلى ذلك، فإن العديد من المناطق الحضرية الكبرى لديها العيادات محددة تقدم الرعاية للمراهقين وتشمل قائمة التالية:
دالاس
عيادة المراهقين والبالغين في المركز الطبي للأطفال (دالاس).
عيادة Windhaven لطب المراهقين في مستشفى صحة تكساس المشيخية.
كانساس سيتي بولاية ميسوري
عيادة المراهق في مستشفى ميرسي للأطفال (كانساس سيتي بولاية ميسوري)
مدينة نيويورك
مركز صحة المراهقين في مركز جبل سيناء الطبي (مانهاتن)
عيادة المراهقين في مستشفى الأطفال في مركز مونتيفيور الطبي (برونكس)
روتشستر، نيويورك
عيادة صحة المراهقين في جامعة روشستر
لوس أنجلوس
• مركز صحة المراهقين والبالغين في مستشفى الأطفال في لوس أنجلوس.
منطقة سان فرانسيسكو
عيادة طب المراهقين في مستشفى ولوسيل باكارد للأطفال في جامعة ستانفورد
عيادة المراهقين الطب في UCSF
بوسطن
شعبة طب المراهقين في مستشفى بوسطن للأطفال
فيلادلفيا
عيادة طب المراهقين في مستشفى الأطفال في فيلادلفيا
طب المراهقين في مستشفى سانت كريستوفر للأطفال
المركز الصحي للمراهقين في المركز الطبي لجامعة تمبل للطفولة
المركز الصحي للمراهقين في مركز ألبرت أينشتاين الطبية
كولومبوس
صحة المراهقين في مستشفى الصعيد الوطني للطفولة
سياتل
• قسم طب المراهقين في مستشفى سياتل للأطفال
سينسيناتي، أوهايو
• شعبة طب المراهقين في مركز سينسيناتي للأطفال مستشفى الطبية
ريتشموند، فيرجينيا
طب المراهقين في مستشفى الأطفال في ريتشموند*
طب المراهقين في استراليا
هذه المستشفيات تقدم الرعاية الخاصة للمراهقين:
سيدني
قسم الطب المراهقين في مستشفى الأطفال في وستميد
قسم الطب المراهقين في مستشفى وستميد
استشارات الشباب والفتور، في مستشفى الأمير ألفريد الملكي
ملبورن
مركزو مستشفى ملبورن لصحة المراهقين الملكي للطفولة.
المنظمات المهنية
على الرغم من ان العضوية في منظمات تكون لمختلف التخصصات الا ان مقدمي طب المراهقين غالبا ما ينتمون إلى جمعية لصحة المراهقين والطب أو جمعية أمريكا الشمالية للأطفال والمراهقين وأمراض النساء.
وتأسست الرابطة الدولية لصحة المراهقين (التحالف الدولي ضد الجوع) في عام 1987، و هي منظمة متعددة التخصصات، غير حكومية تركز بشكل واسع على صحة الشباب.
طب المراهقين
طب المراهقين أو طب الأحداث هو التخصص الفرعي الطبي الذي يركز على رعاية المرضى الذين هم في مرحلة المراهقةوالبلوغ والتي تتراوح عادة من السنوات الأخيرة من المدرسة الابتدائية حتى التخرج من المدرسة الثانوية (بعض الأطباء في هذا تخصص علاج البالغين الشباب يحضرون في عيادات الكلية للمنطقة في الحقل الفرعي للصحة الكلية).
ويدخل المرضى سن البلوغ والذي عادة ما يبدأ بين سن 9-11 للبنات، و11-13 للأولاد.
في الدول المتقدمة تم تمديد فترة المراهقة سواء عن طريق جعله في عمر أصغر، بداية البلوغ بدأ في وقت سابق، ووضع سن نهاية لاحق مما يتطلب المزيد من سنوات التعليم أو التدريب قبل الاستقلال الاقتصادي عن الآباء والأمهات.
وكثيرا ما تعالج القضايا التي تتفشى خلال فترة المراهقة من قبل مقدمي الخدمات وتشمل على:
الأمراض المنقولة جنسيا (العمل مع المتخصصين في أمراض الغدد الصماء لدى الأطفال والتوليد وأمراض النساء في سن المراهقة والأمراض المعدية والمناعة وأمراض المسالك البولية والطب التناسلي).
الحمل غير المرغوب فيه (العمل مع المختصين في التوليد وأمراض النساء في سن المراهقة، وخاصة في مجال الطب حديثي الولادة والأم والجنين والعديد - وإن لم يكن بالجميع- هي الحالات الخطرة طبيا أو المعرضة للخطر و/ أو ذوي التحديات الاقتصادية النفسية والاجتماعية والبيئية، والاجتماعية).
تحديد النسل (هناك حاليا حملة في سياسات الرعاية الصحية للحكومة الاتحادية للولايات المتحدة لضمان الوصول إلى أي وصفة طبية أو وسائل منع الحمل للقاصرين المراهقين الذين يطلبونها، وخاصة إذا كانوا فوق سن معينة).
النشاط الجنسي (مثل العادة السرية، المعاشرة الجنسية والاعتداء الجنسي).
تعاطي المخدرات.
الدورة الشهرية (مثل انقطاع الطمث وعسر الطمث ونزيف الرحم مختلة)
حب الشباب (العمل مع المتخصصين في الأمراض الجلدية الذين يعالجون المراهقين)
اضطرابات الأكل مثل فقدان الشهية العصبي والنهام العصبي (العمل مع خبراء التغذية وأخصائيو التغذية، وكذلك المتخصصين في مجال الإرشاد الصحة العقلية للأطفال وعلم النفس السريري والطب النفسي للأطفال الذين يعملون مع المراهقين).
أمراض معينة النفسية (خصوصا اضطرابات الشخصية، واضطرابات القلق، والاكتئاب الشديد والانتحار، والهوس الاكتئابي، وأنواع معينة من مرض انفصام الشخصية فيتم التنسيق مع مستشارين الصحة العقلية وعلماء النفس السريري، والأطباء النفسيين للأطفال المتخصصين في الرعاية الصحية للمراهقين).
تأخر أو البلوغ المبكر (في كثير من الأحيان يتم مع المتخصصين في طب الأطفال المراهقين وأمراض الغدد الصماءو المسالك البولية وأمراض الذكورة).
محتويات
1 مجال الرعاية
2 المثليون ومزدوجو الميول الجنسية
3 الامراض المزمنة
4 حصول الشباب على الرعاية الصحية
5 التدريب
6 مراكز صحة المراهقين في الولايات المتحدة
7 طب المراهقين في استراليا
8 المنظمات المهنية
9 روابط خارجية
10 مراجع
مجال الرعاية
مقدمي الرعاية للمراهقين يستغرقون عادة وقت في اتباع نهج شامل للمريض ومحاولة للحصول على المعلومات ذات الصلة بالمريض ليكون بشكل جيد في مجموعة متنوعة من المجالات المختلفة.
المنزل : كيف هي حياة المراهق المنزلية ؟ علاقته /ا مع أفراد الأسرة؟ أين ومع من يعيش المريض؟ الوضع المعيشي له/ لها مستقر؟
التعليم (أو العمل) : كيف هو أداء المراهقين الدراسي ؟ / هل يتصرفون بشكل جيد، أم أن هناك مشاكل انضباط في المدرسة؟ إذا كانوا يعملون / اين يجعل أجر المعيشة؟ وهل هم آمنين ماليا؟
التغذية (يتضمن صورة الجسم) - هل المريض يتبع نظام غذائي متوازن؟ هل هناك كمية كافية من الكالسيوم؟ هل المراهق يحاول انقاص وزنه، و(إذا كان الأمر كذلك)، هل هو بطريقة صحية؟ كيف تشعر أو يشعر بأجسادهم ؟ هل كان هناك خسارة أو زيادة وزن كبيرة في الآونة الأخيرة؟
الأنشطة :كيف يقضي المريض/ة اوقاتهم ؟ هل ينخرطون في سلوك خطير أو محفوف بالمخاطر؟ هل يكونون تحت الإشراف خلال أوقات فراغهم؟ مع من يقضون معظم وقتهم؟ هل لديهم مجموعة الأقران مؤيدين؟
المخدرات (بما في ذلك الكحول والتبغ) - هل المريض شرب المشروبات التي تحتوي على الكافيين (بما في ذلك مشروبات الطاقة)؟ هل دخن المريض؟ هل يشرب المريض الكحول؟ وهل استخدم المريض المخدرات غير المشروعة؟ إذا كان تعاطي المخدرات، إلى أي درجة، وإلى متى؟
الانتحار (بما في ذلك تقييم المزاج العام) - ما هو مزاج المريض من يوم لآخر؟ هل فكر/ ت بمحاولة الانتحار؟ هل الحالة النفسية والعاطفية مختلة بحيث يعانون من ضعف إلى حد كبير في أنشطة الحياة اليومية أو أنها تشكل خطرا على أنفسهم أو على الآخرين؟
السلامة: هل المريض يرتدي خوذة دراجة وحزام الأمان بانتظام ؟ هل يقود المريض وهو في حالة سكر أو مع السائق الذي هو في حالة سكر؟ هل يرتدي المريض معدات السلامة أثناء المشاركة في الألعاب الرياضية؟
بعض مقدمي الخدمات يفضل إضافة نقاط القوة لهذه القائمة، في محاولة لتجنب التركيز على قضايا خطر أو قلق وإعادة صياغة التفاعل المريض بطريقة تبرز المرونة. بالإضافة إلى التاريخ المفصل وينبغي أن يكون المراهقون يجرون فحص جسدي شامل (بما في ذلك تقييم التنموي والعصبية واختبار STI وفحص الجهاز التناسلي) وفحص الحالة الصحية العقلية بشكل سنوي على الأقل بالإضافة إلى الفحص سنويا للأسنان والبصر.
المثليون ومزدوجو الميول الجنسية
المراهقين المثليات والمثليين والمزدوجين يميلون إلى سلوكيات صحية أكثر خطورة ولها نتائج صحية سيئة مقارنة بالشباب المغايرين ومن ذلك:
تعاطي المخدرات
الانتحار
اضطرابات الأكل وشكل الجسم
السلوك الجنسي، بما في ذلك التورط بالحمل غير المقصود (على عكس الافتراضات المثليون والمزدوجون هم الأكثر عرضة لتورط في الحمل الغير مرغوب فيه مقارنة مع أقرانهم المغايرين)
التشرد الذي يؤثر على الصحة والحصول على الرعاية الكافية.
الامراض المزمنة
ان هيمنة الحالات المزمنة المتزايدة على الحالات الحادة ومع التحسن الكبير في متوسط العمر المتوقع فأن إدارة مثل هذه الحالات المزمنة في سن المراهقة أكثر أهمية: الحالات المزمنة ونمو المراهقين تؤثر على الطرفين.
الأمراض المزمنة غالبا ما تسبب تأخير في سن البلوغ وعوائق مؤقتة أو دائمة للنمو وعلى العكس من النمو والتغيرات الهرمونية يمكن أن يزعزع استقرار العلاج للحالة المزمنة. كما يمكن أن يؤدي زيادة في الاستقلال إلى وجود ثغرات في الذاتية، على سبيل المثال في إدارة انخفض من مرض السكري.
حصول الشباب على الرعاية الصحية
قضايا أخلاقيات مهنة الطب، خصوصا فيما يتعلق بالسرية والحق في الموافقة للحصول على الرعاية الطبية، هي أمور ذات صلة بممارسة طب المراهقين.
التدريب
يتم اختيار مقدمي طب المراهقين عموما من تخصصات طب الأطفال، الطب الباطني، ميد / بدس أو طب الأسرة.
وتطلب مجالس التصديق لهذه التخصصات المختلفة متطلبات للحصول على الشهادات وكلها تتطلب الاستكمال الناجح للمنح الدراسية (قائمة شاملة من الذي يتوفر من خلال الجمعية لصحة المراهقين والطب) ودرجة النجاح في امتحان التصديق متفاوتة.
تتطلب الهيئة الأمريكية في طب الأطفال والهيئة الأميركية للطب الباطني دليل الإنجاز العلمي من قبل المرشحين للحصول على شهادة التخصص الفرعي وعادة تكون على شكل دراسة بحثية أصلية.
وتكون شهادة المجلس الطبي في طب المراهقين في الولايات المتحدة متاحة من خلال لوحات اختصاص المجلس الأميركي للطب الباطني والتقويمي والمجلس الأميركي لعلم الأعصاب والطب النفسي والمجلس الأميركي للطب الأسرة والعظام المجلس الأميركي لأطباء الأسرة والبورد الأمريكي في طب الأطفال والعظام والبورد الأمريكي في طب الأطفال.
مراكز صحة المراهقين في الولايات المتحدة
العديد من ممارسات subspecialists هي جزء من الممارسات العامة للعيادات أو الممارسات التخصص أو في العيادات المدرسية أو عيادات العالية للكليات . وبالإضافة إلى ذلك، فإن العديد من المناطق الحضرية الكبرى لديها العيادات محددة تقدم الرعاية للمراهقين وتشمل قائمة التالية:
دالاس
عيادة المراهقين والبالغين في المركز الطبي للأطفال (دالاس).
عيادة Windhaven لطب المراهقين في مستشفى صحة تكساس المشيخية.
كانساس سيتي بولاية ميسوري
عيادة المراهق في مستشفى ميرسي للأطفال (كانساس سيتي بولاية ميسوري)
مدينة نيويورك
مركز صحة المراهقين في مركز جبل سيناء الطبي (مانهاتن)
عيادة المراهقين في مستشفى الأطفال في مركز مونتيفيور الطبي (برونكس)
روتشستر، نيويورك
عيادة صحة المراهقين في جامعة روشستر
لوس أنجلوس
• مركز صحة المراهقين والبالغين في مستشفى الأطفال في لوس أنجلوس.
منطقة سان فرانسيسكو
عيادة طب المراهقين في مستشفى ولوسيل باكارد للأطفال في جامعة ستانفورد
عيادة المراهقين الطب في UCSF
بوسطن
شعبة طب المراهقين في مستشفى بوسطن للأطفال
فيلادلفيا
عيادة طب المراهقين في مستشفى الأطفال في فيلادلفيا
طب المراهقين في مستشفى سانت كريستوفر للأطفال
المركز الصحي للمراهقين في المركز الطبي لجامعة تمبل للطفولة
المركز الصحي للمراهقين في مركز ألبرت أينشتاين الطبية
كولومبوس
صحة المراهقين في مستشفى الصعيد الوطني للطفولة
سياتل
• قسم طب المراهقين في مستشفى سياتل للأطفال
سينسيناتي، أوهايو
• شعبة طب المراهقين في مركز سينسيناتي للأطفال مستشفى الطبية
ريتشموند، فيرجينيا
طب المراهقين في مستشفى الأطفال في ريتشموند*
طب المراهقين في استراليا
هذه المستشفيات تقدم الرعاية الخاصة للمراهقين:
سيدني
قسم الطب المراهقين في مستشفى الأطفال في وستميد
قسم الطب المراهقين في مستشفى وستميد
استشارات الشباب والفتور، في مستشفى الأمير ألفريد الملكي
ملبورن
مركزو مستشفى ملبورن لصحة المراهقين الملكي للطفولة.
المنظمات المهنية
على الرغم من ان العضوية في منظمات تكون لمختلف التخصصات الا ان مقدمي طب المراهقين غالبا ما ينتمون إلى جمعية لصحة المراهقين والطب أو جمعية أمريكا الشمالية للأطفال والمراهقين وأمراض النساء.
وتأسست الرابطة الدولية لصحة المراهقين (التحالف الدولي ضد الجوع) في عام 1987، و هي منظمة متعددة التخصصات، غير حكومية تركز بشكل واسع على صحة الشباب.
قائمة بالمصطلحات اللازمة للمعرفة في هذا الشأن
 التصنيف
التصنيف
تصنيفان:
طب الأطفال
مراهقة
- الاختصاصات الطبية الأساسية
- والفرعية
- جراحة
- جراحة القلب
- جراحة القلب والصدر
- جراحة العين
- جراحة عامة
- جراحة القولون والمستقيم
- جراحة الجهاز الهضمي
- جراحة الأعصاب
- جراحة الفم والوجه والفكين
- جراحة العظام
- جراحة اليد
- طب الأنف والأذن والحنجرة
- جراحة الأطفال
- جراحة تجميلية
- جراحة إنجابية
- جراحة الأورام
- زراعة الأعضاء
- جراحة الرضة
- طب الجهاز البولي
- طب الذكورة
- جراحة الأوعية
- طب باطني
- حساسية / علم المناعة
- علم الأوعية
- طب القلب
- علم الغدد الصم
- طب الجهاز الهضمي
- طب الكبد
- طب المسنين
- علم الدم
- طب المستشفيات
- أمراض معدية
- طب الكلى
- علم الأورام
- طب الرئة
- طب الروماتزم
- طب التوليد والنسائيات
- طب النساء
- علم الأورام النسائي
- طب الأم والجنين
- طب التوليد
- طب الغدد الصماء التناسلية والعقم
- طب الأمراض البولية النسائية
- التشخيص
- علم الأشعة
- علم الأشعة التدخلي
- طب نووي
- علم الأمراض
- علم الأمراض التشريحي
- علم الأمراض السريري
- كيمياء سريرية
- علم الأمراض الخلوي
- علم الأحياء الدقيقة الطبي
- طب نقل الدم
- أخرى
- طب الإدمان
- طب المراهقين
- علم التخدير
- طب الجلد
- طب الكوارث
- طب الغوص
- طب الجهاز العصبي
- فيزيولوجيا عصبية سريرية
- طب العمل
- طب العيون
- طب الفم
- إدارة الألم
- رعاية تلطيفية
- طب الأطفال
- طب حديثي الولادة
- الطب الطبيعي وإعادة التأهيل
- طب وقائي
- طب إصلاحي
- طب نفسي
- طب نفس الإدمان
- علاج بالأشعة
- طب الإنجاب
- طب الصحة الجنسية
- طب الأمراض المنقولة جنسيا
- طب النوم
- طب رياضي
- زراعة الأعضاء
- طب المناطق الحارة
- طب المسافرين
- التعليم الطبي
- كلية طب
- بكالوريوس الطب والجراحة
- بكالوريوس العلوم الطبية
- ماجستير الطب
- ماجستير الجراحة
- دكتور في الطب
- دكتوراه في تقويم العظام
- دكتوراه في الطب والفلسفة
- برنامج تدريب العلماء الطبيين
- مواضيع متعلقة
- طب بديل
- قطاع الرعاية الصحية
- طب الأسنان
- طب الأقدام
- صيدلة
- علاج طبيعي
- علم الأورام الجزيئي
- تاريخ الطب
 التصنيف
التصنيف تصنيفان:
طب الأطفال
مراهقة
==========
طب الطوارئ
طب الحشود
طب الأسرة/ممارسة عامة
طب المستشفيات
طب حرج
علم الوراثة الطبية
علم التخدر
طب النانو
طب شخصي
صحة عمومية
الصحة الريفية
العلاج
طب تقليدي
طب بيطري
طبيب
كبير الأطباء
========
طب حديثي الولادة
من ويكيبيديا، الموسوعة الحرة
طب حديثي الولادة
يعد طب حديثي الولادة أو طب الولدان أحد التخصصات الفرعية في طب الأطفال التي تشتمل على الرعاية الطبية للأطفال حديثي الولادة، وخاصة المرضى أو الطفل المولود قبل موعده الطبيعي. وهو تخصص يعتمد على المستشفيات، ويمارس عادة في وحدات العناية المركزة لحديثي الولادة (NICUs). المرضى الرئيسين عند طبيب حديثي الولادة هم الأطفال حديثي الولادة الذين يعانون من مرض أو يحتاجون إلى رعاية طبية خاصة بسبب الولادة المبكرة، نقص الوزن عند الولادة، تأخر النمو داخل الرحم، تشوهات خلقية (العيوب الخلقية)، وتعفن الدم، نقص تنسج الرئة أو الاختناق أثناء الولادة.

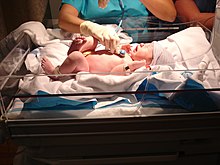
تتألق المولودة الأنثى بسبب السائل الذي يحيط بالجنين البشري، عمرها ثوانٍ فقط بعد الولادة في المستشفى، الصراخ يوضح التنفس القوي، وهو واحد من معايير تقييم ابجر المستخدم لقياس صحة الطفل في وقت الولادة. رأس الرضيع البشري كبير بشكل غير طبيعي بالنسبة لبقية أجزاء الجسم، هذا ضروري لحمل دماغنا الكبير والمتطور. يظهر في الصورة تشوه طفيف في الرأس في شكل "مخروط"، نتيجة الولادة المهبلية، لم يتم بعد قطع الحبل السري، ويمتد إلى جسم الأم، حيث لا يزال يتصل بالمشيمة . الطفلة هى ابنة المصور.
محتويات
1 التاريخ
2 التدريب الأكاديمي
3 أبعاد الرعاية
4 العلاج
5 انظر أيضا
6 المصادر
7 وصلات خارجية
طب الطوارئ
طب الحشود
طب الأسرة/ممارسة عامة
طب المستشفيات
طب حرج
علم الوراثة الطبية
علم التخدر
طب النانو
طب شخصي
صحة عمومية
الصحة الريفية
العلاج
طب تقليدي
طب بيطري
طبيب
كبير الأطباء
========
طب حديثي الولادة
من ويكيبيديا، الموسوعة الحرة
طب حديثي الولادة
يعد طب حديثي الولادة أو طب الولدان أحد التخصصات الفرعية في طب الأطفال التي تشتمل على الرعاية الطبية للأطفال حديثي الولادة، وخاصة المرضى أو الطفل المولود قبل موعده الطبيعي. وهو تخصص يعتمد على المستشفيات، ويمارس عادة في وحدات العناية المركزة لحديثي الولادة (NICUs). المرضى الرئيسين عند طبيب حديثي الولادة هم الأطفال حديثي الولادة الذين يعانون من مرض أو يحتاجون إلى رعاية طبية خاصة بسبب الولادة المبكرة، نقص الوزن عند الولادة، تأخر النمو داخل الرحم، تشوهات خلقية (العيوب الخلقية)، وتعفن الدم، نقص تنسج الرئة أو الاختناق أثناء الولادة.

تتألق المولودة الأنثى بسبب السائل الذي يحيط بالجنين البشري، عمرها ثوانٍ فقط بعد الولادة في المستشفى، الصراخ يوضح التنفس القوي، وهو واحد من معايير تقييم ابجر المستخدم لقياس صحة الطفل في وقت الولادة. رأس الرضيع البشري كبير بشكل غير طبيعي بالنسبة لبقية أجزاء الجسم، هذا ضروري لحمل دماغنا الكبير والمتطور. يظهر في الصورة تشوه طفيف في الرأس في شكل "مخروط"، نتيجة الولادة المهبلية، لم يتم بعد قطع الحبل السري، ويمتد إلى جسم الأم، حيث لا يزال يتصل بالمشيمة . الطفلة هى ابنة المصور.
محتويات
1 التاريخ
2 التدريب الأكاديمي
3 أبعاد الرعاية
4 العلاج
5 انظر أيضا
6 المصادر
7 وصلات خارجية
التاريخ بينما تم الاعتراف بارتفاع معدلات وفيات الرضع من قبل المجتمع الطبي البريطاني على الأقل في وقت مبكر من العقد 1860 ، تعتبر الرعاية المركزة الحديثة لحديثي الولادة هي التقدم الأحدث نسبيًا . في عام 1898، أنشأ الدكتور جوزيف ديلي أول محطة حاضنة للرضع في شيكاغو، تم نشر "إلينوي"، أول مرجع أمريكي عن حديثي الولادة في عام 1922. في عام 1952، وصفت الدكتور فرجينيا أبجر نظام التقييم بالنقاط "أبجر اسكور" كوسيلة لتقييم حالة المولود الجديد. لم يتم حتى عام 1965 افتتاح أول وحدة أمريكية للعناية المركزة بحديثي الولادة (NICU) في نيو هيفن، في ولاية كونيتيكت وفي عام 1975 أنشأ المجلس الأميركي لطب الأطفال شهادة المجالس الفرعية لحديثي الولادة.جلب العقد 1950 تصاعدًا سريعًا في خدمات حديثي الولادة مع ظهور التنفس الميكانيكي لحديثي الولادة. وهذا ما سمح لبقاء الأطفال حديثي الولادة أصغر وأصغر حجمًا. في العقد 1980، تطورعلاج استبدال المادة السطحية للرئة ساعد أكثر في نجاة الأطفال المولودين قبل موعدهم بمدة كبيرة وأيضا التقليل من الأمراض الرئوية المزمنة، التي هي واحدة من مضاعفات التنفس الميكانيكي بين المبتسرين الأقل حدة من غيرهم . في عام 2006 كانت هناك فرصة للبقاء على قيد الحياة أمام حديثي الولادة صغيرين بحجم 450 جرام وفي وقت مبكر من الحمل مثل 22 أسبوعا . في وحدات العناية المركزة بحديثي الولادة الحديثة والرضع الذين يزنون أكثر من 1000 غرام، والذين ولدوا بعد 27 أسبوعا من الحمل لديهم فرصة ما يقرب من 90٪ من البقاء على قيد الحياة والأغلبية يكون لديها نمو طبيعي للجهاز العصبي.
طبيب يقوم بإجراء فحص جسدي على طفل حديث الولادة بعد عملية قيصيرية
التدريب الأكاديمي في الولايات المتحدة، الطبيب المختص لحديثي الولادة هو طبيب (MD أو DO) يمارس طب الولدان. لكي يصبح طبيب حديثي الولادة، عليه أن يحصل في البداية علي تدريب في طب الأطفال، ثم يكمل تدريب إضافي يسمى الزمالة (لمدة 3 سنوات في الولايات المتحدة) في اختصاص حديثي الولادة. في الولايات المتحدة الأمريكية على الأغلب، ولكن ليس كل أطباء حديثي الولادة، يحملون شهادة البورد في تخصص طب الأطفال من قبل المجلس الأمريكي لطب الأطفال أو المجلس التقويمي الأمريكي لطب الأطفال وفي التخصص الفرعي طب الأطفال حديثي الولادة، فترة ما حول الولادة أيضا من قبل المجلس الأمريكي طب الأطفال أو مجلس التقويمي الأمريكية لطب الأطفال.
تجري معظم البلدان الآن برامج مماثلة لتدريب الدراسات العليا في حديثي الولادة، كتخصص فرعي من طب الأطفال.
في المملكة المتحدة، وبعد التخرج من كلية الطب، واستكمال البرنامج التأسيسي لمدة عامين، الطبيب الذي يرغب في أن يصبح طبيب حديثي الولادة سيكون عليه الالتحاق في برنامج التدريب المتخصص للأطفال لمدة ثماني سنوات. وفي السنتين إلى ثلاث سنوات الأخيرة سيكرس التدريب في حديثي الولادة كتخصص فرعي.
ممرضات حديثي الولادة (NNPs) هي الممرضات المتقدمات في الممارسة والتي تتخصص في رعاية الأطفال حديثي الولادة. فهي تعتبر مقدمي المستوى المتوسط، وغالبا ما تشارك في عبء العمل أو الرعاية داخل وحدة العناية المركزة لحديثي الولادة مع الأطباء المقيمين. وهم قادرون على علاج، وضع خطة، وصف وتشخيص وتنفيذ الإجراءات ضمن نطاقها من الناحية العملية، التي يحددها القانون الحاكم والمستشفى التي يعملون فيها.
متوسط دخل أطباء حديثي الولادة المتوسط 290,853 دولار.

رضيع عمره 30 دقيقة في إيران. الممرضة تقوم بتقديم بعض الرعاية بعد الولادة.
أبعاد الرعاية
بدلا من التركيز على نظام جهاز معين، يركز الأطباء في مجال رعاية الأطفال حديثي الولادة على المواليد الذين يحتاجون إلى دخول المستشفى ووحدة العناية المركزة (ICU). يمكنهم أن يتصرفوا أيضا بمثابة أطباء أطفال عامّين، وتوفير التقييم ورعاية الأطفال حديثي الولادة بشكل جيد في المستشفى التي يعملون فيها . بعض بعض أطباء حديثي الولادة، ولا سيما في البيئات الأكاديمية، قد تتابع الرضع لمدة أسابيع أو حتى شهور بعد الخروج من المستشفى من أجل الوصول لتقييم أفضل للتأثيرات الطويلة الأجل للمشاكل الصحية في وقت مبكر من الحياة. يقوم بعض أطباء حديثي الولادة بالبحوث العلمية الأساسية والسريرية لزيادة فهمنا لهذه الفئة الخاصة من المرضى.
يشهد الرضيع العديد من التكيفات مع الحياة خارج الرحم، والنظم الفسيولوجية، مثل الجهاز المناعي، وبعيدة كل البعد عن كونها متطورة بشكل كامل. من الأمراض التي قد تصيب المواليد ما بعد الولادة:
اليرقان الوليدي (فرط بيليروبين الدم)
متلازمة الضائقة التنفسية للرضع
الذئبة الحمراء عند حديثي الولادة
التهاب الملتحمة الوليدي
التيتانيس الوليدي
الأمراض التي تنتقل عبر المشيمة
الإنتان الوليدي
انسداد الأمعاء عند حديثي الولادة
تشنجات حميدة عند حديثي الولادة
الحَب الوليدي
السكتة الدماغية لحديثي الولادة
داء السكري الوليدي
نقص الصفيحات المناعي لحديثي الولادة
الهربس البسيط لحديثي الولادة
داء ترسب الأصبغة الدموية لحديثي الولادة
التهاب السحايا الوليدي
التهاب الكبد الوليدي
نقص السكر في الدم عند حديثي الولادة
أدرينوليوكوديستروفي
(Neonatal adrenoleukodystrophy)
تكسير ذائي لكرات الدم الحمراء عند حديثي الولادة
ورم وعائي منتشر عند حديثي الولادة
ورم وعائي حميد عند حديثي الولادة
ركود صفراوي عند حديثي الولادة
تصبغ بثري مؤقت عند حديثي الولادة
اختناق ما حول الولادة
متلازمة التهاب الأقنية الصفراوية السماك-المصلب عند حديثي الولادة
مرض السمية الطفحي المشابه للصدمة عند حديثي الولادة
العلاجالولادة هي واحدة من أكثر الأسباب شيوعا لدخول المستشفى. كان متوسط تكاليف المستشفى من 2003-2011 للخدمات الجراحية الأمهات والأطفال حديثي الولادة هي أقل تكاليف مستشفى في الولايات المتحدة. وفي عام 2012، شكلت أكبر نسبة من حالات الإقامة في المستشفى للأمهات وحديثي الولادة بين الأطفال والبالغين الذين تتراوح أعمارهم بين 18-44، وتلك المشمولة بالعناية الطبية. بين عامي 2000 و 2012، تراوح عدد ليالي إقامة حديثي الولادة (الولادات) في الولايات المتحدة حول 4.0 مليون إقامة، ووصلت إلى 4.3 مليون في عام 2006. شكلت إقامة الأمهات وحديثي الولادة 27 في المئة من حالات الإقامة في المستشفى في الولايات المتحدة في عام 2012. ومع ذلك، ظل متوسط تكاليف المستشفى أدنى من ثلاثة أنواع من الإقامة في المستشفى (الطبية والجراحية، أو الأم وحديثي الولادة). بلغت تكلفة المستشفى لإقامة الأمهات/ حديثي الولادة 4,300 $ في عام 2012 (في مقابل 8500 $ للإقامة الطبية و21،200 $ للإقامة جراحية في عام 2012)
.
انظر أيضا
ولادة مبكرة
الجمعية الأوروبية لطب أطفال والعناية المركزة لحديثي الولادة
نقص الأكسجين داخل الرحم
المصادر
========
طب القلب
من ويكيبيديا، الموسوعة الحرة
طب القلب
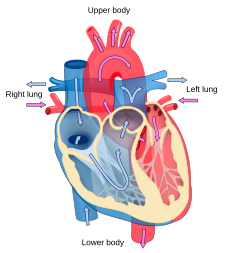
مخطط يوضح جريان الدم في القلب.
الجهاز جهاز الدوران
جزء من طب باطني
فرع من طب
التقسيمات طب القلب التداخلي، طب القلب النووي
الأمراض المهمة الأمراض القلبية الوعائية، التصلب العصيدي، اعتلال عضلة القلب، فرط ضغط الدم
الفحوص المهمة فحوص وعمليات القلب التشخيصية، تصوير القلب، تخطيط كهربائية القلب، تخطيط صدى القلب، اختبار إجهاد القلب
المختص طبيب قلب
تعديل مصدري - تعديل

تخطيط القلب بمؤشر إي سي جي؛ تخطيطات مثل هذه تستخدم في طبّ القلب.
طب القلب (بالإنجليزية: Cardiology) هو فرع من فروع الطب الباطني معني بصحة القلب وعلاج الأمراض المتعلقة بالقلب وجهاز الدوران.
ويشمل هذا المجال التشخيص الطبي وعلاج عيوب القلب الخلقية، ومرض الشريان التاجي، وفشل القلب، وأمراض صمامات القلب، والفيزيولوجيا الكهربائية. ويُسمى الأطباء المتخصصون في هذا المجال أطباء القلب، وأطباء قلب الأطفال هم أطباء أطفال متخصصون في أمراض القلب، بينما يُطلق على الأطباء المتخصصين في جراحة القلب جراحي القلب والصدر أو جراحي القلب، وهو تخصص من تخصصات الجراحة العامة.
وعلى الرغم من أن نظام القلب والأوعية الدموية يرتبط ارتباطًا وثيقًا بالدم، إلا أن طب القلب لا يتأثر نسبيًا بطب الدم وأمراضه. وهناك بعض الاستثناءات الواضحة التي تؤثر على وظيفة القلب، مثل اختبارات الدم (اضطرابات الكهارل، والتروبونين)، وانخفاض قدرة تحمل الأكسجين (فقر الدم، صدمة نقص حجم الدم)، وتجلط الدم.
محتويات
1 مجالات طب القلب
1.1 طب قلب البالغين
1.1.1 الفيزيولوجيا الكهربائية القلبية
1.1.1.1 الفيزيولوجيا الكهربية القلبية السريرية
1.1.2 طب قلب المسنين
1.1.3 تخطيط صدي القلب
1.1.4 طب القلب التدخلي
1.2 طب قلب الأطفال
1.2.1 رباعية فالو
1.2.2 رتق الرئة
1.2.3 بطين أيمن ثنائي المخرج
1.2.4 انقلاب وضع الأوعية الكبرى
1.2.5 الجذع الشرياني المستديم
1.2.6 شذوذ إبشتاين
2 القلب
2.1 دوران تاجي
2.2 فحص القلب
3 اضطرابات القلب
3.1 ارتفاع ضغط الدم
3.1.1 فرط ضغط الدم الأساسي مقابل فرط ضغط الدم الثانوي
3.1.2 مضاعفات ارتفاع ضغط الدم
3.2 اضطراب النظم القلبي
3.3 مرض القلب التاجي
3.4 توقف القلب
3.5 مرض قلبي خلقي
4 اختبارات تشخيصية في طب القلب
5 مجتمع طب القلب
5.1 مؤسسات
5.2 مجلات
5.3 أطباء قلب
6 مراجع
7 روابط خارجية
مجالات طب القلب
يدرس جميع أطباء القلب اضطرابات القلب ولكن دراسة اضطرابات القلب لدى البالغين والأطفال تكون من خلال مسارات تدريب مختلفة؛ لذا لا يكون أطباء القلب المختصين بأمراض الكبار مدربين بشكل كافي لرعاية الأطفال، بينما لا يكون أطباء قلب الأطفال مدربين على رعاية أمراض قلب الكبار، ولا يتم تضمين الجوانب الجراحية في أمراض القلب حيث أنها جزء من مجال جراحة القلب والصدر. على سبيل المثال، جراحة فتح مجرى جانبي للشريان التاجي (CABG)، والمجازة القلبية الرئوية، واستبدال الصمامات هي عمليات جراحية يقوم بها الجراحون وليس أطباء القلب، بينما يتم إدخال الدعامات، ومنظم ضربات القلب الاصطناعي من قِبَل أطباء القلب.
طب قلب البالغينطب القلب هو فرع من فروع الطب الباطني. ولتكون طبيب قلب في الولايات المتحدة، يجب أن يقضي الطبيب ثلاث سنوات كطبيب مقيم بالطب الباطني ثم يتبعها بالزمالة في طب القلب لمدة ثلاث سنوات، وبإمكانه أيضا المزيد من التخصص في التخصصات الفرعية. التخصصات الفرعية المعترف بها في الولايات المتحدة من قِبَل مجلس الاعتماد للتعليم الطبي العالي (ACGME) هي الفيزيولوجيا الكهربائية القلبية، وتخطيط صدى القلب، وطب القلب التدخلي، وطب القلب النووي، بينما تشمل التخصصات الفرعية المعترف بها في الولايات المتحدة من قِبَل الجمعية الأمريكية لعلم اعتلال العظام من المتخصصين في علم الاعتلال العظمي (AOABOS) الفيزيائية الكهربية القلبية السريرية، وطب القلب التدخلي.
الفيزيولوجيا الكهربائية القلبيةالفيزيولوجيا الكهربائية القلبية هي علم توضيح، وتشخيص، وعلاج الأنشطة الكهربائية للقلب، ويُستخدم هذا المصطلح عادة لوصف الدراسات التي تتناول هذه الظواهر عن طريق تسجيل القسطرة التوغلية (داخل القلب) للنشاط العفوي وكذلك استجابات القلب للتحفيز الكهربائي المبرمج (PES)، ويتم إجراء هذه الدراسات لتقييم اضطراب النظم القلبي المركب، وتوضيح الأعراض، وتقييم تخطيط كهربية القلب غير الطبيعية، وتقييم مخاطر تطوير اضطراب النظم القلبي في المستقبل، وتصميم العلاج. وتشمل هذه الإجراءات أساليب علاجية (عادة الاستئصال الراديوي، أو الاستئصال بالتبريد) بالإضافة إلى إجراءات التشخيص وتوقع سير المرض. وتشمل الطرائق العلاجية الأخرى المستخدمة في هذا المجال: العلاج الدوائي المضاد لاضطراب النظم، وزرع أجهزة تنظيم ضربات القلب الاصطناعية، ومقوم نظم القلب مزيل الرجفان القابل للزرع التلقائي (AICD).تقيس دراسة كهربية القلب عادة استجابة عضلة القلب المصابة أو المريضة للتحفيز الكهربي المبرمج على نظم دوائية معينة من أجل تقييم احتمالية نجاح النظام في الوقاية من تسرع القلب البطيني المزمن أو الرجفان البطيني في المستقبل. وفي بعض الأحيان، يجب إجراء سلسلة من التجارب على كهربية القلب لتمكين طبيب القلب من اختيار النظام العلاجي الطويل الأمد الذي يمنع أو يبطئ تطور تسرع القلب البطيني أو الرجفان البطيني بعد التحفيز الكهربي المبرمج. ويمكن أيضا إجراء هذه الدراسات في وجود ناظمة قلبية اصطناعية تم زرعها أو استبدالها حديثا.
تكسير ذائي لكرات الدم الحمراء عند حديثي الولادة
ورم وعائي منتشر عند حديثي الولادة
ورم وعائي حميد عند حديثي الولادة
ركود صفراوي عند حديثي الولادة
تصبغ بثري مؤقت عند حديثي الولادة
اختناق ما حول الولادة
متلازمة التهاب الأقنية الصفراوية السماك-المصلب عند حديثي الولادة
مرض السمية الطفحي المشابه للصدمة عند حديثي الولادة
العلاجالولادة هي واحدة من أكثر الأسباب شيوعا لدخول المستشفى. كان متوسط تكاليف المستشفى من 2003-2011 للخدمات الجراحية الأمهات والأطفال حديثي الولادة هي أقل تكاليف مستشفى في الولايات المتحدة. وفي عام 2012، شكلت أكبر نسبة من حالات الإقامة في المستشفى للأمهات وحديثي الولادة بين الأطفال والبالغين الذين تتراوح أعمارهم بين 18-44، وتلك المشمولة بالعناية الطبية. بين عامي 2000 و 2012، تراوح عدد ليالي إقامة حديثي الولادة (الولادات) في الولايات المتحدة حول 4.0 مليون إقامة، ووصلت إلى 4.3 مليون في عام 2006. شكلت إقامة الأمهات وحديثي الولادة 27 في المئة من حالات الإقامة في المستشفى في الولايات المتحدة في عام 2012. ومع ذلك، ظل متوسط تكاليف المستشفى أدنى من ثلاثة أنواع من الإقامة في المستشفى (الطبية والجراحية، أو الأم وحديثي الولادة). بلغت تكلفة المستشفى لإقامة الأمهات/ حديثي الولادة 4,300 $ في عام 2012 (في مقابل 8500 $ للإقامة الطبية و21،200 $ للإقامة جراحية في عام 2012)
.
انظر أيضا
ولادة مبكرة
الجمعية الأوروبية لطب أطفال والعناية المركزة لحديثي الولادة
نقص الأكسجين داخل الرحم
المصادر
========
طب القلب
من ويكيبيديا، الموسوعة الحرة
طب القلب

مخطط يوضح جريان الدم في القلب.
الجهاز جهاز الدوران
جزء من طب باطني

فرع من طب

التقسيمات طب القلب التداخلي، طب القلب النووي
الأمراض المهمة الأمراض القلبية الوعائية، التصلب العصيدي، اعتلال عضلة القلب، فرط ضغط الدم
الفحوص المهمة فحوص وعمليات القلب التشخيصية، تصوير القلب، تخطيط كهربائية القلب، تخطيط صدى القلب، اختبار إجهاد القلب
المختص طبيب قلب
تعديل مصدري - تعديل


تخطيط القلب بمؤشر إي سي جي؛ تخطيطات مثل هذه تستخدم في طبّ القلب.
طب القلب (بالإنجليزية: Cardiology) هو فرع من فروع الطب الباطني معني بصحة القلب وعلاج الأمراض المتعلقة بالقلب وجهاز الدوران.
ويشمل هذا المجال التشخيص الطبي وعلاج عيوب القلب الخلقية، ومرض الشريان التاجي، وفشل القلب، وأمراض صمامات القلب، والفيزيولوجيا الكهربائية. ويُسمى الأطباء المتخصصون في هذا المجال أطباء القلب، وأطباء قلب الأطفال هم أطباء أطفال متخصصون في أمراض القلب، بينما يُطلق على الأطباء المتخصصين في جراحة القلب جراحي القلب والصدر أو جراحي القلب، وهو تخصص من تخصصات الجراحة العامة.
وعلى الرغم من أن نظام القلب والأوعية الدموية يرتبط ارتباطًا وثيقًا بالدم، إلا أن طب القلب لا يتأثر نسبيًا بطب الدم وأمراضه. وهناك بعض الاستثناءات الواضحة التي تؤثر على وظيفة القلب، مثل اختبارات الدم (اضطرابات الكهارل، والتروبونين)، وانخفاض قدرة تحمل الأكسجين (فقر الدم، صدمة نقص حجم الدم)، وتجلط الدم.
محتويات
1 مجالات طب القلب
1.1 طب قلب البالغين
1.1.1 الفيزيولوجيا الكهربائية القلبية
1.1.1.1 الفيزيولوجيا الكهربية القلبية السريرية
1.1.2 طب قلب المسنين
1.1.3 تخطيط صدي القلب
1.1.4 طب القلب التدخلي
1.2 طب قلب الأطفال
1.2.1 رباعية فالو
1.2.2 رتق الرئة
1.2.3 بطين أيمن ثنائي المخرج
1.2.4 انقلاب وضع الأوعية الكبرى
1.2.5 الجذع الشرياني المستديم
1.2.6 شذوذ إبشتاين
2 القلب
2.1 دوران تاجي
2.2 فحص القلب
3 اضطرابات القلب
3.1 ارتفاع ضغط الدم
3.1.1 فرط ضغط الدم الأساسي مقابل فرط ضغط الدم الثانوي
3.1.2 مضاعفات ارتفاع ضغط الدم
3.2 اضطراب النظم القلبي
3.3 مرض القلب التاجي
3.4 توقف القلب
3.5 مرض قلبي خلقي
4 اختبارات تشخيصية في طب القلب
5 مجتمع طب القلب
5.1 مؤسسات
5.2 مجلات
5.3 أطباء قلب
6 مراجع
7 روابط خارجية
مجالات طب القلب
يدرس جميع أطباء القلب اضطرابات القلب ولكن دراسة اضطرابات القلب لدى البالغين والأطفال تكون من خلال مسارات تدريب مختلفة؛ لذا لا يكون أطباء القلب المختصين بأمراض الكبار مدربين بشكل كافي لرعاية الأطفال، بينما لا يكون أطباء قلب الأطفال مدربين على رعاية أمراض قلب الكبار، ولا يتم تضمين الجوانب الجراحية في أمراض القلب حيث أنها جزء من مجال جراحة القلب والصدر. على سبيل المثال، جراحة فتح مجرى جانبي للشريان التاجي (CABG)، والمجازة القلبية الرئوية، واستبدال الصمامات هي عمليات جراحية يقوم بها الجراحون وليس أطباء القلب، بينما يتم إدخال الدعامات، ومنظم ضربات القلب الاصطناعي من قِبَل أطباء القلب.
طب قلب البالغينطب القلب هو فرع من فروع الطب الباطني. ولتكون طبيب قلب في الولايات المتحدة، يجب أن يقضي الطبيب ثلاث سنوات كطبيب مقيم بالطب الباطني ثم يتبعها بالزمالة في طب القلب لمدة ثلاث سنوات، وبإمكانه أيضا المزيد من التخصص في التخصصات الفرعية. التخصصات الفرعية المعترف بها في الولايات المتحدة من قِبَل مجلس الاعتماد للتعليم الطبي العالي (ACGME) هي الفيزيولوجيا الكهربائية القلبية، وتخطيط صدى القلب، وطب القلب التدخلي، وطب القلب النووي، بينما تشمل التخصصات الفرعية المعترف بها في الولايات المتحدة من قِبَل الجمعية الأمريكية لعلم اعتلال العظام من المتخصصين في علم الاعتلال العظمي (AOABOS) الفيزيائية الكهربية القلبية السريرية، وطب القلب التدخلي.
الفيزيولوجيا الكهربائية القلبيةالفيزيولوجيا الكهربائية القلبية هي علم توضيح، وتشخيص، وعلاج الأنشطة الكهربائية للقلب، ويُستخدم هذا المصطلح عادة لوصف الدراسات التي تتناول هذه الظواهر عن طريق تسجيل القسطرة التوغلية (داخل القلب) للنشاط العفوي وكذلك استجابات القلب للتحفيز الكهربائي المبرمج (PES)، ويتم إجراء هذه الدراسات لتقييم اضطراب النظم القلبي المركب، وتوضيح الأعراض، وتقييم تخطيط كهربية القلب غير الطبيعية، وتقييم مخاطر تطوير اضطراب النظم القلبي في المستقبل، وتصميم العلاج. وتشمل هذه الإجراءات أساليب علاجية (عادة الاستئصال الراديوي، أو الاستئصال بالتبريد) بالإضافة إلى إجراءات التشخيص وتوقع سير المرض. وتشمل الطرائق العلاجية الأخرى المستخدمة في هذا المجال: العلاج الدوائي المضاد لاضطراب النظم، وزرع أجهزة تنظيم ضربات القلب الاصطناعية، ومقوم نظم القلب مزيل الرجفان القابل للزرع التلقائي (AICD).تقيس دراسة كهربية القلب عادة استجابة عضلة القلب المصابة أو المريضة للتحفيز الكهربي المبرمج على نظم دوائية معينة من أجل تقييم احتمالية نجاح النظام في الوقاية من تسرع القلب البطيني المزمن أو الرجفان البطيني في المستقبل. وفي بعض الأحيان، يجب إجراء سلسلة من التجارب على كهربية القلب لتمكين طبيب القلب من اختيار النظام العلاجي الطويل الأمد الذي يمنع أو يبطئ تطور تسرع القلب البطيني أو الرجفان البطيني بعد التحفيز الكهربي المبرمج. ويمكن أيضا إجراء هذه الدراسات في وجود ناظمة قلبية اصطناعية تم زرعها أو استبدالها حديثا.
=
الفيزيولوجيا الكهربية القلبية السريرية
الفيزيولوجيا الكهربية القلبية السريرية
الفيزيولوجيا الكهربية القلبية السريرية هو فرع من فروع تخصص طب القلب يهتم بدراسة وعلاج اضطرابات نظم القلب، ويشار عادة إلى أطباء القلب ذوي الخبرة في هذا المجال باسم علماء الفيزيولوجيا الكهربية، حيث يتم تدريب أخصائيي الفيزيولوجيا الكهربية على آلية ووظيفة وأداء الأنشطة الكهربائية للقلب. يعمل علماء الفيزيولوجيا الكهربية بشكل وثيق مع أطباء وجراحي القلب الآخرين لتوجيه العلاج لاضطرابات النظم القلبي (عدم انتظام ضربات القلب)، ويتم تدريبهم على إجراء العمليات التدخلية والجراحية لعلاج اضطراب النظم القلبي.
إن التدريب المطلوب لتصبح عالماً في الفيزيولوجيا الكهربائية طويل، ويتطلب من 7 إلى 8 سنوات بعد كلية الطب (في الولايات المتحدة)، حيث تقضي ثلاث سنوات من الإقامة في الطب الباطني، وثلاث سنوات من الزمالة السريرية في طب القلب، وسنة أو اثنين (في معظم الحالات) سنوات في الفيزيولوجيا الكهربية القلبية السريرية.
طب قلب المسنين
طب القلب الخاص بالمسنين هو فرع من طب القلب وطب الشيخوخة الذي يتعامل مع اضطرابات القلب والأوعية الدموية في كبار السن.
الاضطرابات القلبية، مثل مرض الشريان التاجي بما في ذلك احتشاء عضلة القلب، وفشل القلب، واعتلال عضلة القلب، واضطراب النظم القلبي (مثل الرجفان الأذيني)، وغيرهم هي من الأمراض الشائعة، وهي سبب رئيسي للوفاة بين كبار السن، كما تسبب اضطرابات الأوعية الدموية، مثل تصلب الشرايينوأمراض الشرايين الطرفية نسبة ملحوظة من الأمراض والوفيات في المسنين.
تخطيط صدي القلب
: تخطيط صدى القلب
يستخدم تخطيط صدى القلب التصوير بالموجات فوق الصوتية القياسية ثنائية الأبعاد، وثلاثية الأبعاد، والدوبلر لإنشاء صور للقلب.
وأصبح تخطيط صدى القلب يستخدم بشكل روتيني في تشخيص، وعلاج، ومتابعة المرضى الذين يعانون من أي أمراض قلبية مشتبه بها أو معروفة، وهو أحد الاختبارات التشخيصية الأكثر استخداما في طب القلب، ويمكن أن يوفر الكثير من المعلومات المفيدة، بما في ذلك حجم وشكل القلب (تقدير حجم الغرفة الداخلية)، وقدرة الضخ، وموقع ومدى أي تلف في الأنسجة. كما يمكن أن يوفر تخطيط صدى القلب للأطباء تقديرات أخرى لوظائف القلب، مثل حساب النتاج القلبي، والجزء المقذوف، والوظيفة الانبساطية (مدى استرخاء القلب).
يمكن أن يساعد تخطيط صدى القلب في الكشف عن اعتلال عضلة القلب، مثل اعتلال عضلة القلب الضخامي، واعتلال عضلة القلب التوسعي، وغيرها الكثير، وقد يساعد استخدام تخطيط صدى القلب الإجهادي أيضا في تحديد ما إذا كان هناك أي ألم في الصدر أو غيره من الأعراض المرتبطة به متعلقة بأمراض القلب. أكبر ميزة لتخطيط صدى القلب هو أنه ليس وسيلة توغلية (لا ينطوي على قطع الجلد أو دخول تجاويف الجسم)، كما أن ليس له مخاطر معروفة أو آثار جانبية.
طب القلب التدخلي
طب القلب التدخلي
طب القلب التدخلي هو فرع من فروع طب القلب التي تتعامل على وجه التحديد مع علاج أمراض القلب الهيكيلية القائمة على القسطرة. ويعتبر أندرياس جرونتزيغ أبو طب القلب التدخلي بعد تطوير رأب الأوعية من قِبَل طبيب الأشعة التدخلية تشارلز دوتير،
ويمكن إجراء عدد كبير من الإجراءات على القلب عن طريق القسطرة، وينطوي ذلك على إدخال غمد في الشريان الفخذي (ولكن في الواقع يتم ذلك في أي شريان أو وريد محيطي كبير) وإدخال القنية للقلب تحت تصوير الأشعة السينية (ويكون ذلك غالبا عن طريق الكشف الفلوري).
المزايا الرئيسية لاستخدام طب القلب التدخلي أو الأشعة التدخلية هي تجنب الندوب والألم، والانتعاش لفترة طويلة بعد الجراحة. بالإضافة إلى ذلك، فإن إجراء طب القلب التدخلي برأب الأوعية الأولية هو الآن المعيار الرئيسي للرعاية من احتشاء عضلة القلب الحاد، وينطوي على استخراج الجلطات من الشرايين التاجية المسدودة وإدخال الدعامات والبالونات من خلال ثقب صغير مصنوع في شريان رئيسي، مما أعطاه اسم "جراحة ثقب الدبوس" (في مقابل "جراحة ثقب المفتاح").
طب قلب الأطفالتُعرَف هيلين ب. توسيغ بأنها مُؤسِسَة طب القلب للأطفال، واشتهرت من خلال عملها خلال رباعية فالو، وهو عيب خلقي في القلب حيث يدخل فيه الدم المؤكسج وغير المؤكسد إلى الدورة الدموية نتيجة عيب الحاجز البطيني المتواجد أسفل الشريان الأورطي مباشرة، وتسبب هذه الحالة زرقة الأطفال حديثي الولادة، ونقص وصول الأكسجين إلى أنسجتهم، ونقص تأكسج الدم. وعملت مع ألفريد بلالوكوفيفيان توماس في مستشفى جونز هوبكنز حيث أجروا تجاربهم على الكلاب بحثًا عن كيفية محاولة علاج "حديثي الولادة الزرق" جراحيًا، وتوصلوا في نهاية المطاف إلى أنه يمكن القيام بذلك فقط عن طريق مفاغرة الشريان النظامي إلى الشريان الرئوي، وأطلقوا على ذلك تحويلة تحويلة بلالوك-توسيغ.
رباعية فالو، والرتق الرئوي، ومضاعفة مخرج البطين الأيمن، وانقلاب وضع الأوعية الكبرى، والجذع الشرياني المستديم، وشذوذ إبشتاين هي أمراض قلبية خلقية زراقية مختلفة. أمراض القلب الزراقيةالخلقية هي التي يكون فيها شيء ما خاطئاً في قلب المولود الجديد، مما يجعله لا يقوم بأكسجة الدم بكفاءة.

رباعية فالو
رباعية فالو
رباعية فالو هو أكثر أمراض القلب الخلقية شيوعًا، حيث يحدث في حوالي 1-3 حالات من كل 1000 مولود، وسبب هذا العيب هو عيب الحاجز البطينيوالشريان الأبهر الممتطي، ويتسبب اجتماع هذين العيبين في تجاوز الدم غير المؤكسج للرئتين والرجوع إلى الجهاز الدوري مرة أخرى. وعادة ما يتم استخدام تحويلة بلالوك-توسيغ المعدلة لإصلاح الدورة الدموية. يتم إجراء هذه العملية عن طريق وضع التطعيم بين شريان تحت الترقوةوالشريان الرئوي الموجود في نفس الجانب؛ لاستعادة تدفق الدم الصحيح.
رتق الرئة
يحدث رتق الرئة في 7-8 من كل 100000 ولادة، ويتميز بتفرع الشريان الأورطي من البطين الأيمن، مما يؤدي إلى دخول الدم غير المؤكسج إلى الدورة الدموية متجاوزا الرئتين. ويمكن للعمليات جراحية إصلاح ذلك عن طريق إعادة توجيه الشريان الأورطي وإصلاح البطين الأيمن واتصال الشريان الرئوي.
وهناك نوعان من رتق الرئة مصنفان تبعا إلى ما إذا كان الطفل مصابًا بعيب الحاجز البطيني أيضا أم لا.رتق رئوي مع عيب الحاجز البطيني: ويحدث هذا النوع من رتق الرئة عندما يسمح عيب الحاجز البطيني للدم بالتدفع من وإلى البطين الأيمن.
بطين أيمن ثنائي المخرج
يحدث البطين الأيمن ثنائي المخرج عندما يكون كل من الشريان الرئويوالشريان الأورطي متصلا بالبطين الأيمن، وعادة ما يكون هناك عيب في الحاجز البطيني في أماكن معينة تختلف اعتمادًا على الاختلافات في حالات البطين الأيمن ثنائي المخرج. وقد تختلف العمليات الجراحية التي يمكن القيام بها لإصلاح هذا الخلل بسبب اختلاف الفيزيولوجيا وتدفق الدم في القلب المَعيب، ويمكن علاجه عن طريق إغلاق عيب الحاجز البطيني ووضع قنوات لإعادة تدفق الدم بين البطين الأيسر والشريان الأبهر وبين البطين الأيمن والشريان الرئوي، وهناك طريقة أخرى وهي عمل تحويلة بين الشريان الرئوي والنظامي في الحالات المرتبطة بالتضيق الرئوي.
انقلاب وضع الأوعية الكبرى

طب القلب التدخلي هو فرع من فروع طب القلب التي تتعامل على وجه التحديد مع علاج أمراض القلب الهيكيلية القائمة على القسطرة. ويعتبر أندرياس جرونتزيغ أبو طب القلب التدخلي بعد تطوير رأب الأوعية من قِبَل طبيب الأشعة التدخلية تشارلز دوتير،
ويمكن إجراء عدد كبير من الإجراءات على القلب عن طريق القسطرة، وينطوي ذلك على إدخال غمد في الشريان الفخذي (ولكن في الواقع يتم ذلك في أي شريان أو وريد محيطي كبير) وإدخال القنية للقلب تحت تصوير الأشعة السينية (ويكون ذلك غالبا عن طريق الكشف الفلوري).
المزايا الرئيسية لاستخدام طب القلب التدخلي أو الأشعة التدخلية هي تجنب الندوب والألم، والانتعاش لفترة طويلة بعد الجراحة. بالإضافة إلى ذلك، فإن إجراء طب القلب التدخلي برأب الأوعية الأولية هو الآن المعيار الرئيسي للرعاية من احتشاء عضلة القلب الحاد، وينطوي على استخراج الجلطات من الشرايين التاجية المسدودة وإدخال الدعامات والبالونات من خلال ثقب صغير مصنوع في شريان رئيسي، مما أعطاه اسم "جراحة ثقب الدبوس" (في مقابل "جراحة ثقب المفتاح").
طب قلب الأطفالتُعرَف هيلين ب. توسيغ بأنها مُؤسِسَة طب القلب للأطفال، واشتهرت من خلال عملها خلال رباعية فالو، وهو عيب خلقي في القلب حيث يدخل فيه الدم المؤكسج وغير المؤكسد إلى الدورة الدموية نتيجة عيب الحاجز البطيني المتواجد أسفل الشريان الأورطي مباشرة، وتسبب هذه الحالة زرقة الأطفال حديثي الولادة، ونقص وصول الأكسجين إلى أنسجتهم، ونقص تأكسج الدم. وعملت مع ألفريد بلالوكوفيفيان توماس في مستشفى جونز هوبكنز حيث أجروا تجاربهم على الكلاب بحثًا عن كيفية محاولة علاج "حديثي الولادة الزرق" جراحيًا، وتوصلوا في نهاية المطاف إلى أنه يمكن القيام بذلك فقط عن طريق مفاغرة الشريان النظامي إلى الشريان الرئوي، وأطلقوا على ذلك تحويلة تحويلة بلالوك-توسيغ.
رباعية فالو، والرتق الرئوي، ومضاعفة مخرج البطين الأيمن، وانقلاب وضع الأوعية الكبرى، والجذع الشرياني المستديم، وشذوذ إبشتاين هي أمراض قلبية خلقية زراقية مختلفة. أمراض القلب الزراقيةالخلقية هي التي يكون فيها شيء ما خاطئاً في قلب المولود الجديد، مما يجعله لا يقوم بأكسجة الدم بكفاءة.

رباعية فالو
رباعية فالو
رباعية فالو هو أكثر أمراض القلب الخلقية شيوعًا، حيث يحدث في حوالي 1-3 حالات من كل 1000 مولود، وسبب هذا العيب هو عيب الحاجز البطينيوالشريان الأبهر الممتطي، ويتسبب اجتماع هذين العيبين في تجاوز الدم غير المؤكسج للرئتين والرجوع إلى الجهاز الدوري مرة أخرى. وعادة ما يتم استخدام تحويلة بلالوك-توسيغ المعدلة لإصلاح الدورة الدموية. يتم إجراء هذه العملية عن طريق وضع التطعيم بين شريان تحت الترقوةوالشريان الرئوي الموجود في نفس الجانب؛ لاستعادة تدفق الدم الصحيح.
رتق الرئة
يحدث رتق الرئة في 7-8 من كل 100000 ولادة، ويتميز بتفرع الشريان الأورطي من البطين الأيمن، مما يؤدي إلى دخول الدم غير المؤكسج إلى الدورة الدموية متجاوزا الرئتين. ويمكن للعمليات جراحية إصلاح ذلك عن طريق إعادة توجيه الشريان الأورطي وإصلاح البطين الأيمن واتصال الشريان الرئوي.
وهناك نوعان من رتق الرئة مصنفان تبعا إلى ما إذا كان الطفل مصابًا بعيب الحاجز البطيني أيضا أم لا.رتق رئوي مع عيب الحاجز البطيني: ويحدث هذا النوع من رتق الرئة عندما يسمح عيب الحاجز البطيني للدم بالتدفع من وإلى البطين الأيمن.
بطين أيمن ثنائي المخرج
يحدث البطين الأيمن ثنائي المخرج عندما يكون كل من الشريان الرئويوالشريان الأورطي متصلا بالبطين الأيمن، وعادة ما يكون هناك عيب في الحاجز البطيني في أماكن معينة تختلف اعتمادًا على الاختلافات في حالات البطين الأيمن ثنائي المخرج. وقد تختلف العمليات الجراحية التي يمكن القيام بها لإصلاح هذا الخلل بسبب اختلاف الفيزيولوجيا وتدفق الدم في القلب المَعيب، ويمكن علاجه عن طريق إغلاق عيب الحاجز البطيني ووضع قنوات لإعادة تدفق الدم بين البطين الأيسر والشريان الأبهر وبين البطين الأيمن والشريان الرئوي، وهناك طريقة أخرى وهي عمل تحويلة بين الشريان الرئوي والنظامي في الحالات المرتبطة بالتضيق الرئوي.
انقلاب وضع الأوعية الكبرى

تبدل الشرايين الكبرى اليميني
هناك نوعان مختلفان من انقلاب وضع الشرايين الكبيرة: تبدل الشرايين الكبرى اليميني وتبدل الشرايين الكبرى اليساري، وذلك اعتمادا على مكان اتصال الغرف والأوعية. يحدث تبدل الشرايين الكبرى اليميني في حوالي 1 من كل 4000 مولود جديد عندما يضخ البطين الأيمن الدم إلى الشريان الأورطي، ويدخل الدم غير المؤكسج مجرى الدم. ويتم إصلاح ذلك مؤقتا عن طريق إنشاء عيب الحاجز الأذيني. ويكون الإصلاح الدائم أكثر تعقيدا، حيث يتضمن إعادة توجيه العائد الرئوي إلى الأذين الأيمن والعائد النظامي إلى الأذين الأيسر، وهو ما يعرف باسم إجراء سيننغ، ويمكن أيضًا القيام بإجراء راستيلي عن طريق إعادة توجيه تدفق البطين الأيسر، مع تقسيم الجذع الرئوي، ووضع قناة بين البطين الأيمنوالجذع الرئوي. بينما يحدث تبدل الشرايين الكبرى اليساري في حوالي 1 من بين كل 13000 مولود حديثًا، حيث يضخ البطين الأيسر الدم إلى الرئتين، ويضخ البطين الأيمن الدم في الأبهر. وقد لا يسبب ذلك مشاكل في البداية، ولكن تحدث المشاكل في النهاية بسبب الضغوط المختلفة التي يستخدمها كل بطين لضخ الدم، ويمكن أن يؤدي تبديل البطين الأيسر ليكون البطين النظامي والبطين الأيمن لضخ الدم إلى الشريان الرئوي إلى إصلاح تبدل الشرايين الكبرى اليساري.
الجذع الشرياني المستديم
يحدث الجذع الشرياني المستديم عندما يفشل الجذع الشرياني في الانقسام إلى الشريان الأبهر والجذع الرئوي، ويحدث ذلك في حوالي 1 من كل 11000 مولود حي، مما يسمح بتدفق الدم المؤكسج وغير المؤكسج في الجسم، ويتم الإصلاح عن طريق إغلاق عيب الحاجز البطينيوإجراء راستيلي.
شذوذ إبشتاينيتميز شذوذ إبشتاين بوجود الأذين الأيمن الذي يتوسع بشكل كبير، وقلب يشبه الصندوق، وحدوث ذلك نادر جداً، حيث يحدث في أقل من 1٪ من حالات أمراض القلب الخلقية. ويختلف الإصلاح الجراحي حسب شدة المرض.
هناك نوعان مختلفان من انقلاب وضع الشرايين الكبيرة: تبدل الشرايين الكبرى اليميني وتبدل الشرايين الكبرى اليساري، وذلك اعتمادا على مكان اتصال الغرف والأوعية. يحدث تبدل الشرايين الكبرى اليميني في حوالي 1 من كل 4000 مولود جديد عندما يضخ البطين الأيمن الدم إلى الشريان الأورطي، ويدخل الدم غير المؤكسج مجرى الدم. ويتم إصلاح ذلك مؤقتا عن طريق إنشاء عيب الحاجز الأذيني. ويكون الإصلاح الدائم أكثر تعقيدا، حيث يتضمن إعادة توجيه العائد الرئوي إلى الأذين الأيمن والعائد النظامي إلى الأذين الأيسر، وهو ما يعرف باسم إجراء سيننغ، ويمكن أيضًا القيام بإجراء راستيلي عن طريق إعادة توجيه تدفق البطين الأيسر، مع تقسيم الجذع الرئوي، ووضع قناة بين البطين الأيمنوالجذع الرئوي. بينما يحدث تبدل الشرايين الكبرى اليساري في حوالي 1 من بين كل 13000 مولود حديثًا، حيث يضخ البطين الأيسر الدم إلى الرئتين، ويضخ البطين الأيمن الدم في الأبهر. وقد لا يسبب ذلك مشاكل في البداية، ولكن تحدث المشاكل في النهاية بسبب الضغوط المختلفة التي يستخدمها كل بطين لضخ الدم، ويمكن أن يؤدي تبديل البطين الأيسر ليكون البطين النظامي والبطين الأيمن لضخ الدم إلى الشريان الرئوي إلى إصلاح تبدل الشرايين الكبرى اليساري.
الجذع الشرياني المستديم
يحدث الجذع الشرياني المستديم عندما يفشل الجذع الشرياني في الانقسام إلى الشريان الأبهر والجذع الرئوي، ويحدث ذلك في حوالي 1 من كل 11000 مولود حي، مما يسمح بتدفق الدم المؤكسج وغير المؤكسج في الجسم، ويتم الإصلاح عن طريق إغلاق عيب الحاجز البطينيوإجراء راستيلي.
شذوذ إبشتاينيتميز شذوذ إبشتاين بوجود الأذين الأيمن الذي يتوسع بشكل كبير، وقلب يشبه الصندوق، وحدوث ذلك نادر جداً، حيث يحدث في أقل من 1٪ من حالات أمراض القلب الخلقية. ويختلف الإصلاح الجراحي حسب شدة المرض.
طب قلب الأطفال هو تخصص فرعي لطب الأطفال، وليصبح الفرد طبيب قلب للأطفال في الولايات المتحدة، يجب عليه إكمال الإقامة لمدة ثلاث سنوات في طب الأطفال، تليها زمالة لمدة ثلاث سنوات في طب القلب للأطفال.
القلب
قلب

تدفق الدم خلال الصمامات
يمتلك القلب العديد من الخصائص التشريحية (مثل: الأذينين، والبطينين، وصمامات القلب) والعديد من الخصائص الفيزيولوجية (مثل: انقباض القلب، وأصوات القلب، الحمولة التِلوية) التي تم توثيقها موسوعيًا لعدة قرون.
وتؤدي اضطرابات القلب إلى أمراض القلبوأمراض قلبية وعائية، ويمكن أن تؤدي إلى عدد كبير من الوفيات، حيث أن أمراض القلب والأوعية الدموية هي السبب الرئيسي للوفاة في الولايات المتحدة، وقد تسببت في 24.95 ٪ من مجموع الوفيات في عام 2008.
المسؤولية الأساسية للقلب هي ضخ الدم في جميع أنحاء الجسم، حيث يضخ الدم من الجسم (الدورة الدموية الجهازية) خلال الرئتين (الدورة الدموية الرئوية) ثم يعيده إلى الجسم، ويعني ذلك أن القلب متصل بكامل الجسم ويؤثر عليه. وفي حين أن هناك الكثير الذي يُعرَف عن القلب السليم، فإن الجزء الأكبر من الدراسة في طب القلب تكون عن اضطرابات القلب.
القلب هو عضلة تعصر الدم وتعمل كمضخة، وكل جزء من القلب عرضة للفشل أو الاختلال الوظيفي، ويمكن تقسيم القلب إلى أجزاء ميكانيكية وكهربائية.
يتمركز الجزء الكهربائي من القلب على الانقباض الدوري (الاعتصار) لخلايا العضلات الذي تسببه الناظمة القلبية التي تقع في العقدة الجيبية الأذينية. وتعد دراسة الجوانب الكهربائية مجالًا فرعيًا للفيزيولوجيا الكهربية يسمى الفيزيولوجيا الكهربية للقلب، وقد تم تلخيصه باستخدام مخطط كهربية القلب (ECG\EKG)، وإن جهد الفعل المتولد في الناظمة القلبية ينتشر في جميع أنحاء القلب بنمط معين، ويسمى النظام الذي يحمل هذا الجهد نظام التوصيل الكهربائي، ويظهر الخلل في النظام الكهربائي بعدة طرق قد تشمل متلازمة وولف -باركنسون -وايت، والرجفان البطيني، وإحصار القلب.
بينما يتركز الجزء الميكانيكي من القلب على حركة الدم السائلة ووظيفة القلب كمضخة، فإن الجزء الميكانيكي هو الغرض من القلب، وتعطل العديد من اضطرابات القلب القدرة على تحريك الدم، ويمكن يؤدي الفشل في نقل الدم الكافي إلى فشل الأعضاء الأخرى، وقد يؤدي إلى الوفاة إذا كان شديدًا. فشل القلب هو أحد الحالات التي تتعطل فيها الخواص الميكانيكية للقلب، مما يعني أنه يتم توزيع الدم بشكل غير كافي.

تدفق الدم خلال الصمامات
يمتلك القلب العديد من الخصائص التشريحية (مثل: الأذينين، والبطينين، وصمامات القلب) والعديد من الخصائص الفيزيولوجية (مثل: انقباض القلب، وأصوات القلب، الحمولة التِلوية) التي تم توثيقها موسوعيًا لعدة قرون.
وتؤدي اضطرابات القلب إلى أمراض القلبوأمراض قلبية وعائية، ويمكن أن تؤدي إلى عدد كبير من الوفيات، حيث أن أمراض القلب والأوعية الدموية هي السبب الرئيسي للوفاة في الولايات المتحدة، وقد تسببت في 24.95 ٪ من مجموع الوفيات في عام 2008.
المسؤولية الأساسية للقلب هي ضخ الدم في جميع أنحاء الجسم، حيث يضخ الدم من الجسم (الدورة الدموية الجهازية) خلال الرئتين (الدورة الدموية الرئوية) ثم يعيده إلى الجسم، ويعني ذلك أن القلب متصل بكامل الجسم ويؤثر عليه. وفي حين أن هناك الكثير الذي يُعرَف عن القلب السليم، فإن الجزء الأكبر من الدراسة في طب القلب تكون عن اضطرابات القلب.
القلب هو عضلة تعصر الدم وتعمل كمضخة، وكل جزء من القلب عرضة للفشل أو الاختلال الوظيفي، ويمكن تقسيم القلب إلى أجزاء ميكانيكية وكهربائية.
يتمركز الجزء الكهربائي من القلب على الانقباض الدوري (الاعتصار) لخلايا العضلات الذي تسببه الناظمة القلبية التي تقع في العقدة الجيبية الأذينية. وتعد دراسة الجوانب الكهربائية مجالًا فرعيًا للفيزيولوجيا الكهربية يسمى الفيزيولوجيا الكهربية للقلب، وقد تم تلخيصه باستخدام مخطط كهربية القلب (ECG\EKG)، وإن جهد الفعل المتولد في الناظمة القلبية ينتشر في جميع أنحاء القلب بنمط معين، ويسمى النظام الذي يحمل هذا الجهد نظام التوصيل الكهربائي، ويظهر الخلل في النظام الكهربائي بعدة طرق قد تشمل متلازمة وولف -باركنسون -وايت، والرجفان البطيني، وإحصار القلب.
بينما يتركز الجزء الميكانيكي من القلب على حركة الدم السائلة ووظيفة القلب كمضخة، فإن الجزء الميكانيكي هو الغرض من القلب، وتعطل العديد من اضطرابات القلب القدرة على تحريك الدم، ويمكن يؤدي الفشل في نقل الدم الكافي إلى فشل الأعضاء الأخرى، وقد يؤدي إلى الوفاة إذا كان شديدًا. فشل القلب هو أحد الحالات التي تتعطل فيها الخواص الميكانيكية للقلب، مما يعني أنه يتم توزيع الدم بشكل غير كافي.
الدوران التاجي
: دوران تاجي
دورة الشريان التاجي هي دورة الدم في الأوعية الدمويةلعضلة القلب، ومن ثَم تُعرف الأوعية التي تنقل الدم المحمل بالأكسجين إلى عضلة القلب بـ"الشرايين التاجية"، بينما تعرف الأوعية الدموية التي تنقل الدم الخالي من الأكسجين من عضلة القلب بـ"الأوردة التاجية"، ويشمل ذلك الوريد القلبي الكبير، والوريد القلبي الأوسط، والوريد القلبي الصغير، والأوردة القلبية الأمامية.
ويطلق على الشرايين التاجية اليسرى واليمنى التي تقع على سطح القلب "الشرايين التاجية الفوقية"، وفي حالة سلامة هذه الشرايين فإنها قادرة على تنظيم تدفق الدم في الشريان التاجي تبعاً لمدى احتياجات عضلة القلب بشكل تلقائي. وعادة ما تتأثر هذه الأوعية الضيّقة نوعا ما بتصلب الشرايين، ويَكمنُ الخطر الحقيقي عند انسدادها حيث قد يؤدي الأمر إلى حدوثِ ذبحة صدرية أو نوبة قلبية (انظر أيضًا: جهاز الدورة الدموية). ويُشار إلى الشرايين التاجيّة التي تعمل في عمق عضلة القلب بالشرايين القلبية الداخلية.
كما يُمكن تصنيف هذه الشرايين بأنها "نهاية الدورة الدموية"، حيث أنها تُمثل المصدر الوحيد لتغذية عضلة القلب بالدم، وبما أنه لا يوجد الكثير من الدم الزائد فبمجرد انسداد هذه الشرايين يُصبح الوضع في غاية الخطورة.
فحص القلب
 مقالة مفصلة: فحص القلب يتم إجراء فحص القلب، والمعروف أيضا بفحص مقدم الصدر، كجزء من الفحص الجسمي أو عندما يشتكي المريض من ألم في الصدر يوحي بمشكلة قلبية وعائية. ويمكن أن يتم تعديل الفحص بناء على السبب واندماجه مع فحوصات أخرى خاصة الفحص التنفسي.
مقالة مفصلة: فحص القلب يتم إجراء فحص القلب، والمعروف أيضا بفحص مقدم الصدر، كجزء من الفحص الجسمي أو عندما يشتكي المريض من ألم في الصدر يوحي بمشكلة قلبية وعائية. ويمكن أن يتم تعديل الفحص بناء على السبب واندماجه مع فحوصات أخرى خاصة الفحص التنفسي.
ومثل كل الفحوصات الطبية، يتبع فحص القلب الهيكل الأساسي للفحص الذي يتمثل في المعاينة بالنظر، والجس، والتسمع.
اضطرابات القلب
يهتم طب القلب بأداء القلب الطبيعي وكذلك الانحراف عن القلب السليم، وتشمل العديد من الاضطرابات القلب نفسه ولكن بعضها يكون خارج القلب في نظام الأوعية الدموية، ويطلق على الاثنين معا نظام القلب والأوعية الدموية، وعادة ما يؤثر مرض جزء منهما على الآخر.
ارتفاع ضغط الدم
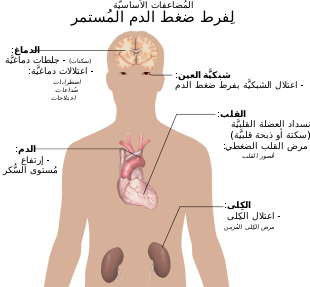
رسم تخطيطي يوضح المضاعفات الرئيسية لارتفاع ضغط الدم المستمر
دورة الشريان التاجي هي دورة الدم في الأوعية الدمويةلعضلة القلب، ومن ثَم تُعرف الأوعية التي تنقل الدم المحمل بالأكسجين إلى عضلة القلب بـ"الشرايين التاجية"، بينما تعرف الأوعية الدموية التي تنقل الدم الخالي من الأكسجين من عضلة القلب بـ"الأوردة التاجية"، ويشمل ذلك الوريد القلبي الكبير، والوريد القلبي الأوسط، والوريد القلبي الصغير، والأوردة القلبية الأمامية.
ويطلق على الشرايين التاجية اليسرى واليمنى التي تقع على سطح القلب "الشرايين التاجية الفوقية"، وفي حالة سلامة هذه الشرايين فإنها قادرة على تنظيم تدفق الدم في الشريان التاجي تبعاً لمدى احتياجات عضلة القلب بشكل تلقائي. وعادة ما تتأثر هذه الأوعية الضيّقة نوعا ما بتصلب الشرايين، ويَكمنُ الخطر الحقيقي عند انسدادها حيث قد يؤدي الأمر إلى حدوثِ ذبحة صدرية أو نوبة قلبية (انظر أيضًا: جهاز الدورة الدموية). ويُشار إلى الشرايين التاجيّة التي تعمل في عمق عضلة القلب بالشرايين القلبية الداخلية.
كما يُمكن تصنيف هذه الشرايين بأنها "نهاية الدورة الدموية"، حيث أنها تُمثل المصدر الوحيد لتغذية عضلة القلب بالدم، وبما أنه لا يوجد الكثير من الدم الزائد فبمجرد انسداد هذه الشرايين يُصبح الوضع في غاية الخطورة.
فحص القلب
 مقالة مفصلة: فحص القلب يتم إجراء فحص القلب، والمعروف أيضا بفحص مقدم الصدر، كجزء من الفحص الجسمي أو عندما يشتكي المريض من ألم في الصدر يوحي بمشكلة قلبية وعائية. ويمكن أن يتم تعديل الفحص بناء على السبب واندماجه مع فحوصات أخرى خاصة الفحص التنفسي.
مقالة مفصلة: فحص القلب يتم إجراء فحص القلب، والمعروف أيضا بفحص مقدم الصدر، كجزء من الفحص الجسمي أو عندما يشتكي المريض من ألم في الصدر يوحي بمشكلة قلبية وعائية. ويمكن أن يتم تعديل الفحص بناء على السبب واندماجه مع فحوصات أخرى خاصة الفحص التنفسي. ومثل كل الفحوصات الطبية، يتبع فحص القلب الهيكل الأساسي للفحص الذي يتمثل في المعاينة بالنظر، والجس، والتسمع.
اضطرابات القلب
يهتم طب القلب بأداء القلب الطبيعي وكذلك الانحراف عن القلب السليم، وتشمل العديد من الاضطرابات القلب نفسه ولكن بعضها يكون خارج القلب في نظام الأوعية الدموية، ويطلق على الاثنين معا نظام القلب والأوعية الدموية، وعادة ما يؤثر مرض جزء منهما على الآخر.
ارتفاع ضغط الدم

رسم تخطيطي يوضح المضاعفات الرئيسية لارتفاع ضغط الدم المستمر
ارتفاع ضغط الدم
ارتفاع ضغط الدم، ويُسّمى في بعض الأحيان فرط الضغط الشرياني، هو حالة مرضية مزمنة يكون فيها ضغط الدم في الشرايين مرتفعًا، وعادة لا يسبب ارتفاع ضغط الدم أي أعراض. وعلى الرغم من ذلك، فإن ارتفاع ضغط الدم على المدى الطويل هو عامل خطر رئيسي لمرض الشريان التاجي، والسكتة الدماغية، وفشل القلب، وأمراض الأوعية الدموية المحيطية، وفقدان البصر، ومرض الكلى المزمن.ويمكن لأساليب الحياة أن تزيد من خطر ارتفاع ضغط الدم، ويشمل ذلك الملح الزائد في النظام الغذائي، ووزن الجسم الزائد، والتدخين، والكحول.
ويمكن أيضا أن يحدث ارتفاع ضغط الدم بسبب أمراض أخرى، أو كأثر جانبي للأدوية.
يتكون ضغط الدم من رقمين هما الضغط الانقباضي والضغط الانبساطي، ويعتمد ذلك على الضغط الحاصل والمقاس أثناء تقلص عضلة القلب (الانقباض) أو استرخائها بين الضربات (الانبساط). ويتراوح ضغط الدم الانقباضي الطبيعي أثناء الراحة بين 100-140 مم زئبق، والانبساطي بين 60-90 مم زئبق، ويعتبر ضغط الدم مفرطا لدى البالغين إذا كانت قيمته تبلغ أو تزيد عن 140/90 مم زئبق باستمرار، وتنطبق أرقام مختلفة على الأطفال. وتبدو مراقبة ضغط الدم الجوال على مدى 24 ساعة أكثر دقة من أفضل قياس لضغط الدم في العيادة.يمكن لتغييرات نمط الحياة والأدوية خفض ضغط الدم وتقليل خطر حدوث مضاعفات صحية، وتشمل التغييرات في نمط الحياة فقدان الوزن، وتقليل الملح في الطعام، وممارسة الرياضة البدنية، واتباع نظام غذائي صحي، وإذا لم تكن تغييرات نمط الحياة كافية، يتم استخدام خافضات ضغط الدم. ويمكن استخدام ما يصل إلى ثلاثة أدوية للتحكم في ضغط الدم في 90٪ من الأشخاص. وترتبط معالجة ضغط الدم الشرياني المعتدل الارتفاع (المعرّف بـ> 160/100 مم زئبق) عن طريق الأدوية بتحسن متوسط العمر المتوقع، بينما تأثير علاج ضغط الدم بين 140/90 ملم زئبق و160/100 ملم زئبق أقل وضوحًا مع بعض المراجعات التي وجدت بعض الفائدة، بينما يجد البعض الآخر نقصًا في الأدلة على الفائدة. يصيب ارتفاع ضغط الدم ما بين 16-37 ٪ من السكان على مستوى العالم، وكان يعتقد في عام 2010 أن ارتفاع ضغط الدم كان عاملاً في وفاة 18٪ (9.4 مليون) من السكان.
فرط ضغط الدم الأساسي مقابل فرط ضغط الدم الثانوي
 مقالات مفصلة: فرط ضغط الدم الأساسي
مقالات مفصلة: فرط ضغط الدم الأساسي
فرط ضغط الدم الثانوي
فرط ضغط الدم الأساسي هو أحد أنواع ارتفاع ضغط الدم، ويتميز بعد وجود سبب معروف له، كما أنه النوع الأكثر شيوعاً بين أنواع ارتفاع ضغط الدم، ويمثل 95٪ من جميع حالات ارتفاع ضغط الدم. وعادة ما يكون فرط ضغط الدم الأساسي عائلي الحدوث، ويبدو أنه يحدث نتيجة تفاعل العوامل البيئيةوالوراثية، كما أن انتشاره يزداد مع تقدم السن، والأشخاص الذين تظهر عليهم زيادة في ضغط الدم في سن صغيرة لديهم احتمال أكبر للإصابة بارتفاع ضغط الدم لاحقا، كما أن الإصابة بارتفاع ضغط الدم يزيد من احتمال الإصابة بأمراض المخوالقلبوالكلى.
فرط ضغط الدم الثانوي هو أحد أنواع ارتفاع ضغط الدم، ويتميز عن فرط ضغط الدم الأساسي بوجود سبب معروف لحدوثه، وهذا النوع أقل حدوثا ويمثل حوالي 5% من حالات الإصابة بارتفاع ضغط الدم. ومن أهم أسبابه أمراض الغدد الصماء، وأمراض الكلية، والأورام، بالإضافة إلى أنه قد يكون أثرا ضائرا لعدد من الأدوية.
مضاعفات ارتفاع ضغط الدم

المضاعفات الرئيسية لارتفاع ضغط الدم
ارتفاع ضغط الدم، ويُسّمى في بعض الأحيان فرط الضغط الشرياني، هو حالة مرضية مزمنة يكون فيها ضغط الدم في الشرايين مرتفعًا، وعادة لا يسبب ارتفاع ضغط الدم أي أعراض. وعلى الرغم من ذلك، فإن ارتفاع ضغط الدم على المدى الطويل هو عامل خطر رئيسي لمرض الشريان التاجي، والسكتة الدماغية، وفشل القلب، وأمراض الأوعية الدموية المحيطية، وفقدان البصر، ومرض الكلى المزمن.ويمكن لأساليب الحياة أن تزيد من خطر ارتفاع ضغط الدم، ويشمل ذلك الملح الزائد في النظام الغذائي، ووزن الجسم الزائد، والتدخين، والكحول.
ويمكن أيضا أن يحدث ارتفاع ضغط الدم بسبب أمراض أخرى، أو كأثر جانبي للأدوية.
يتكون ضغط الدم من رقمين هما الضغط الانقباضي والضغط الانبساطي، ويعتمد ذلك على الضغط الحاصل والمقاس أثناء تقلص عضلة القلب (الانقباض) أو استرخائها بين الضربات (الانبساط). ويتراوح ضغط الدم الانقباضي الطبيعي أثناء الراحة بين 100-140 مم زئبق، والانبساطي بين 60-90 مم زئبق، ويعتبر ضغط الدم مفرطا لدى البالغين إذا كانت قيمته تبلغ أو تزيد عن 140/90 مم زئبق باستمرار، وتنطبق أرقام مختلفة على الأطفال. وتبدو مراقبة ضغط الدم الجوال على مدى 24 ساعة أكثر دقة من أفضل قياس لضغط الدم في العيادة.يمكن لتغييرات نمط الحياة والأدوية خفض ضغط الدم وتقليل خطر حدوث مضاعفات صحية، وتشمل التغييرات في نمط الحياة فقدان الوزن، وتقليل الملح في الطعام، وممارسة الرياضة البدنية، واتباع نظام غذائي صحي، وإذا لم تكن تغييرات نمط الحياة كافية، يتم استخدام خافضات ضغط الدم. ويمكن استخدام ما يصل إلى ثلاثة أدوية للتحكم في ضغط الدم في 90٪ من الأشخاص. وترتبط معالجة ضغط الدم الشرياني المعتدل الارتفاع (المعرّف بـ> 160/100 مم زئبق) عن طريق الأدوية بتحسن متوسط العمر المتوقع، بينما تأثير علاج ضغط الدم بين 140/90 ملم زئبق و160/100 ملم زئبق أقل وضوحًا مع بعض المراجعات التي وجدت بعض الفائدة، بينما يجد البعض الآخر نقصًا في الأدلة على الفائدة. يصيب ارتفاع ضغط الدم ما بين 16-37 ٪ من السكان على مستوى العالم، وكان يعتقد في عام 2010 أن ارتفاع ضغط الدم كان عاملاً في وفاة 18٪ (9.4 مليون) من السكان.
فرط ضغط الدم الأساسي مقابل فرط ضغط الدم الثانوي
 مقالات مفصلة: فرط ضغط الدم الأساسي
مقالات مفصلة: فرط ضغط الدم الأساسيفرط ضغط الدم الثانوي
فرط ضغط الدم الأساسي هو أحد أنواع ارتفاع ضغط الدم، ويتميز بعد وجود سبب معروف له، كما أنه النوع الأكثر شيوعاً بين أنواع ارتفاع ضغط الدم، ويمثل 95٪ من جميع حالات ارتفاع ضغط الدم. وعادة ما يكون فرط ضغط الدم الأساسي عائلي الحدوث، ويبدو أنه يحدث نتيجة تفاعل العوامل البيئيةوالوراثية، كما أن انتشاره يزداد مع تقدم السن، والأشخاص الذين تظهر عليهم زيادة في ضغط الدم في سن صغيرة لديهم احتمال أكبر للإصابة بارتفاع ضغط الدم لاحقا، كما أن الإصابة بارتفاع ضغط الدم يزيد من احتمال الإصابة بأمراض المخوالقلبوالكلى.
فرط ضغط الدم الثانوي هو أحد أنواع ارتفاع ضغط الدم، ويتميز عن فرط ضغط الدم الأساسي بوجود سبب معروف لحدوثه، وهذا النوع أقل حدوثا ويمثل حوالي 5% من حالات الإصابة بارتفاع ضغط الدم. ومن أهم أسبابه أمراض الغدد الصماء، وأمراض الكلية، والأورام، بالإضافة إلى أنه قد يكون أثرا ضائرا لعدد من الأدوية.
مضاعفات ارتفاع ضغط الدم

المضاعفات الرئيسية لارتفاع ضغط الدم
مضاعفات ارتفاع ضغط الدم
مضاعفات ارتفاع ضغط الدم هي النتائج السريرية التي يسببها استمرار ارتفاع ضغط الدم لفترة طويلة، ويعد ارتفاع ضغط الدم عامل خطر لجميع الأعراض السريرية لتصلب الشرايين، حيث أنه أحد عوامل خطر تصلب الشرايين ذاته.
مضاعفات ارتفاع ضغط الدم هي النتائج السريرية التي يسببها استمرار ارتفاع ضغط الدم لفترة طويلة، ويعد ارتفاع ضغط الدم عامل خطر لجميع الأعراض السريرية لتصلب الشرايين، حيث أنه أحد عوامل خطر تصلب الشرايين ذاته.
= كما أنه من العوامل المؤهِّبة لفشل القلب، ومرض القلب التاجي، والسكتة، واعتلال الكلى، ومرض الشريان المحيطي. وقد يشكل ارتفاع ضغط الدم في الدول المتقدمة أحد أهم عوامل الخطر للإصابة بأمراض القلب الوعائية وكذلك ارتفاع معدل الوفيات.
اضطراب النظم القلبي
اضطراب النظم القلبي
= اضطراب نظم قلبي
اضطراب النظم القلبي أو اختلال النَّظْم القَلْبِيّ أو اللانظمية القلبية هو مجموعة من الحالات التي تكون فيها ضربات القلب غير منتظمة أو سريعة جدًا أو بطيئة جدًا. ويسمى معدل ضربات القلب السريع للغاية -أكثر من 100 نبضة في الدقيقة لدى البالغين- "تسرع القلب"، ويسمى معدل ضربات القلب البطيء للغاية -أقل من 60 نبضة في الدقيقة- "بطء القلب". العديد من أنواع عدم انتظام ضربات القلب ليس لديهم أعراض، وعندما تكون الأعراض موجودة فهي تشمل الخفقان أو الشعور بفترة توقف بين ضربات القلب، والأخطر من ذلك أنه قد يكون هناك دوخة أو إغماء أو ضيق في التنفس أو ألم في الصدر، وفي حين أن معظم أنواع عدم انتظام ضربات القلب ليست خطيرة، يعرِّض بعضُها الشخص لمضاعفات، مثل السكتة الدماغية أو قصور القلب، وقد يؤدي البعض الآخر إلى توقف القلب.
اضطراب النظم القلبي أو اختلال النَّظْم القَلْبِيّ أو اللانظمية القلبية هو مجموعة من الحالات التي تكون فيها ضربات القلب غير منتظمة أو سريعة جدًا أو بطيئة جدًا. ويسمى معدل ضربات القلب السريع للغاية -أكثر من 100 نبضة في الدقيقة لدى البالغين- "تسرع القلب"، ويسمى معدل ضربات القلب البطيء للغاية -أقل من 60 نبضة في الدقيقة- "بطء القلب". العديد من أنواع عدم انتظام ضربات القلب ليس لديهم أعراض، وعندما تكون الأعراض موجودة فهي تشمل الخفقان أو الشعور بفترة توقف بين ضربات القلب، والأخطر من ذلك أنه قد يكون هناك دوخة أو إغماء أو ضيق في التنفس أو ألم في الصدر، وفي حين أن معظم أنواع عدم انتظام ضربات القلب ليست خطيرة، يعرِّض بعضُها الشخص لمضاعفات، مثل السكتة الدماغية أو قصور القلب، وقد يؤدي البعض الآخر إلى توقف القلب.
= هناك أربعة أنواع رئيسية من اضطراب النظم القلبي: نبضات إضافية، وتسرع القلب فوق البطيني، واضطراب النظم البطيني، واضطرابات النظم القلبية البطيئة. وتشمل الضربات الإضافية الانقباض الأذيني المبكر، والانقباض البطيني المبكر، والانقباض الوصلات المبكر، بينما يشمل تسرع القلب فوق البطينيالرجفان الأذيني، والرفرفة الأذينية، وتسرع القلب فوق البطيني الانتيابي، ويشمل عدم انتظام ضربات القلب البطيني الرجفان البطيني، وعدم انتظام دقات القلب البطيني. ينتج اضطراب النظم القلبي عن مشاكل في نظام التوصيل الكهربائي للقلب، وقد تحدث حالات عدم انتظام ضربات القلب عند الأطفال. ومع ذلك، فإن المعدل الطبيعي لمعدل ضربات القلب يختلف ويعتمد على العمر.
=
ويمكن لعدد من الاختبارات أن تساعد في التشخيص بما في ذلك رسم القلب الكهربائي (ECG) وجهاز هولتر.
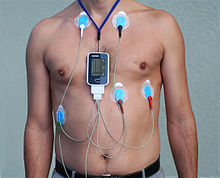
جهاز هولتر
.يمكن علاج معظم حالات عدم انتظام ضربات القلب بشكل فعال، وقد تشمل العلاجات الأدوية، والإجراءات الطبية، مثل جهاز تنظيم ضربات القلب، والجراحة، وقد تتضمن الأدوية اللازمة لمعدل ضربات القلب السريع محصرات بيتا أو العوامل التي تحاول استعادة إيقاع القلب الطبيعي،
ويمكن لعدد من الاختبارات أن تساعد في التشخيص بما في ذلك رسم القلب الكهربائي (ECG) وجهاز هولتر.

جهاز هولتر
.يمكن علاج معظم حالات عدم انتظام ضربات القلب بشكل فعال، وقد تشمل العلاجات الأدوية، والإجراءات الطبية، مثل جهاز تنظيم ضربات القلب، والجراحة، وقد تتضمن الأدوية اللازمة لمعدل ضربات القلب السريع محصرات بيتا أو العوامل التي تحاول استعادة إيقاع القلب الطبيعي،
= مثل بروكاييناميد، وقد يكون لهذه المجموعة الأخيرة تأثيرات جانبية أكثر أهمية خاصة إذا تم أخذها لفترة طويلة من الزمن.
= وتُستخدم أجهزة ضبط نبضات القلب في الغالب مع معدلات ضربات القلب البطيئة، وعادة ما يتم علاج أولئك الذين يعانون من عدم انتظام ضربات القلب باستخدام مذيبات الدم للحد من مخاطر حدوث مضاعفات، وقد يتلقى أولئك الذين لديهم أعراض شديدة من عدم انتظام ضربات القلب معالجة عاجلة باستخدام الصدمات الكهربية في شكل تقويم نظم القلب أو إزالة الرجفان.
= يصيب اضطراب النظم القلبي ملايين الأشخاص، واعتبارا من عام 2014، أصاب الرجفان الأذيني حوالي 2 ٪ إلى 3 ٪ من السكان في أوروباوأمريكا الشمالية، ونتج عن الرجفان الأذيني والرفرفة الأذينية 112,000 حالة وفاة في عام 2013، ارتفاعًا من 29,000 في عام 1990.
= إن الموت القلبي المفاجئ هو سبب حوالي نصف الوفيات بسبب أمراض القلب والأوعية الدموية أو حوالي 15٪ من جميع الوفيات على مستوى العالم، وحوالي 80٪ من الموت القلبي المفاجئ هو نتيجة عدم انتظام ضربات القلب البطيني، وقد تحدث حالات عدم انتظام ضربات القلب في أي عمر، ولكنها أكثر شيوعًا بين كبار السن.
مرض القلب التاجي
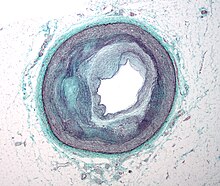
مرض الشريان التاجي
مرض القلب التاجي

مرض الشريان التاجي
مرض القلب التاجي
مرض الشريان التاجي، والمعروف أيضا باسم "مرض القلب الإقفاري"، هو مجموعة من الأمراض التي تشمل: الذبحة الصدرية المستقرة، والذبحة الصدرية غير المستقرة، واحتشاء عضلة القلب، وتوقف القلب المفاجئ، وهو ضمن مجموعة أمراض القلب والأوعية الدموية التي يعتبر أنه من أكثرها شيوعًا، ومن الأعراض الشائعة ألم الصدر أو عدم الراحة الذي قد ينتقل إلى الكتف أو الذراع أو الظهر أو الرقبة أو الفك، ومن حين لآخر قد يشعر المريض بحرقة الفؤاد. وعادة ما تحدث الأعراض مع ممارسة الرياضة أو الإجهاد العاطفي، وتستمر أقل من بضع دقائق، وتتحسن مع الراحة، وقد يحدث أيضا ضيق في التنفس، وأحيانًا لا يكن هناك أعراض، وأحيانا أخرى تكون النوبة القلبية هي العلامة الأولى. وتشمل المضاعفات الأخرى فشل القلب أو عدم انتظام ضربات القلب.وتشمل عوامل الخطر: ارتفاع ضغط الدم، والتدخين، والسكري، وقلة ممارسة الرياضة، والسمنة، وارتفاع نسبة الكوليسترول في الدم، وسوء التغذية، والإفراط في تناول الكحول، وغير ذلك، وتشمل المخاطر الأخرى الاكتئاب. وتتضمن الآلية الأساسية تصلب شرايين القلب،
مرض الشريان التاجي، والمعروف أيضا باسم "مرض القلب الإقفاري"، هو مجموعة من الأمراض التي تشمل: الذبحة الصدرية المستقرة، والذبحة الصدرية غير المستقرة، واحتشاء عضلة القلب، وتوقف القلب المفاجئ، وهو ضمن مجموعة أمراض القلب والأوعية الدموية التي يعتبر أنه من أكثرها شيوعًا، ومن الأعراض الشائعة ألم الصدر أو عدم الراحة الذي قد ينتقل إلى الكتف أو الذراع أو الظهر أو الرقبة أو الفك، ومن حين لآخر قد يشعر المريض بحرقة الفؤاد. وعادة ما تحدث الأعراض مع ممارسة الرياضة أو الإجهاد العاطفي، وتستمر أقل من بضع دقائق، وتتحسن مع الراحة، وقد يحدث أيضا ضيق في التنفس، وأحيانًا لا يكن هناك أعراض، وأحيانا أخرى تكون النوبة القلبية هي العلامة الأولى. وتشمل المضاعفات الأخرى فشل القلب أو عدم انتظام ضربات القلب.وتشمل عوامل الخطر: ارتفاع ضغط الدم، والتدخين، والسكري، وقلة ممارسة الرياضة، والسمنة، وارتفاع نسبة الكوليسترول في الدم، وسوء التغذية، والإفراط في تناول الكحول، وغير ذلك، وتشمل المخاطر الأخرى الاكتئاب. وتتضمن الآلية الأساسية تصلب شرايين القلب،
= وقد يساعد عدد من الاختبارات في التشخيص بما في ذلك: تخطيط القلب الكهربائي، واختبار إجهاد القلب، وتصوير الأوعية التاجية، وغيرها.تكون الوقاية من خلال اتباع نظام غذائي صحي، وممارسة التمارين الرياضية بانتظام، والحفاظ على وزن صحي، وعدم التدخين. وفي بعض الأحيان، يتم أيضًا استخدام الأدوية الخاصة بمرض السكري أو ارتفاع الكوليسترول أو ارتفاع ضغط الدم. وهناك أدلة محدودة لفحص الأشخاص الذين هم في خطر منخفض وليس لديهم أعراض، ويشمل العلاج نفس تدابير الوقاية، كما يمكن التوصية بأدوية إضافية، مثل مضادات الصفيحات بما فيها الأسبرين أو حاصرات بيتا أو النتروجليسرين، ويمكن استخدام إجراءات، مثل التدخل التاجي عن طريق الجلد (PCI) أو جراحة فتح مجرى جانبي للشريان التاجي (CABG) في الحالات الشديدة. وفي أولئك الذين لديهم مرض قلبي تاجي مستقر، فمن غير الواضح ما إذا كان PCI أو CABG بالإضافة إلى العلاجات الأخرى يحسن من متوسط العمر المتوقع أو يقلل من خطر الإصابة بنوبة قلبية.وفي عام 2013، كان مرض الشريان التاجي أكثر أسباب الوفاة شيوعًا عالميًا، حيث أدى إلى وفاة 8.14 مليون شخص (16.8٪) من 5.74 مليون حالة وفاة (12٪) في عام 1990. وانخفض خطر الوفاة من مرض الشريان التاجي لعمر معين بين 1980و2010 خاصة في البلدان المتقدمة، كما انخفض عدد الحالات في عمر معين أيضا بين عامي 1990 و2010. وفي الولايات المتحدة في عام 2010، كان حوالي 20 ٪ من أولئك الذين تجاوزوا 65 عامًا يعانون من مرض الشريان التاجي، في حين كان موجودا في 7 ٪ في عمر 45 إلى 64، و1.3 ٪ في عمر 18 إلى 45، وكانت المعدلات أعلى بين الرجال عن النساء في سن معينة.
توقف القلب
توقف القلب
توقف القلب

الإنعاش القلبي الرئوي أثناء محاكاة توقف القلب
توقف القلب هو توقف مفاجئ في تدفق الدم الفعال بسبب فشل القلب في الانقباض بشكل فعال، وتشمل الأعراض فقدان الوعي، وعدم انتظام التنفس أو غيابه. وقد يكون لدى بعض الناس ألم في الصدر، أو ضيق في التنفس، أو غثيان قبل حدوث ذلك، وإذا لم يتم علاجه في غضون دقائق، يحدث الموت عادة.السبب الأكثر شيوعا للسكتة القلبية هو مرض الشريان التاجي، وتشمل الأسباب الأقل شيوعًا فقدان الدم الشديد، ونقص الأكسجين، وانخفاض البوتاسيوم، وقصور القلب، وممارسة التمارين البدنية المكثفة. وقد يؤدي أيضًا عدد من الاضطرابات الوراثية إلى زيادة الخطر بما في ذلك متلازمة كيو تي الطويلة، وعادةً ما يكون إيقاع القلب الأولي رجفان بطيني. ويتم تأكيد التشخيص من خلال عدم العثور على النبض.وتشمل الوقاية عدم التدخين، والنشاط البدني، والحفاظ على وزن صحي، بينما علاج السكتة القلبية هو الإنعاش القلبي الرئوي (CPR)، أو إزالة الرجفان. ومن بين أولئك الذين نجوا، فإن التحكم درجة الحرارة قد يحسن النتائج، قد يتم وضع مزيل الرجفان القلبي القابل للزرع لتقليل فرصة الموت من تكرار حدوث هذه الحالة.وفي الولايات المتحدة، يحدث توقف القلب خارج المستشفى في حوالي 13 من كل 10,000 شخص في السنة (326,000 حالة)، بينما يحدث توقف القلب في المستشفى في 209,000 حالة إضافية، وتصبح السكتة القلبية أكثر شيوعًا مع التقدم في العمر، تؤثر على الذكور أكثر من الإناث. وتبلغ نسبة الأشخاص الذين ينجون بالعلاج حوالي 8٪، والعديد من الذين بقوا على قيد الحياة لديهم إعاقة كبيرة. ومع ذلك، فإن العديد من البرامج التلفزيونية الأمريكية قد صورت معدلات بقاء عالية بشكل غير واقعي بنسبة 67٪.
مرض قلبي خلقي

الإنعاش القلبي الرئوي أثناء محاكاة توقف القلب
توقف القلب هو توقف مفاجئ في تدفق الدم الفعال بسبب فشل القلب في الانقباض بشكل فعال، وتشمل الأعراض فقدان الوعي، وعدم انتظام التنفس أو غيابه. وقد يكون لدى بعض الناس ألم في الصدر، أو ضيق في التنفس، أو غثيان قبل حدوث ذلك، وإذا لم يتم علاجه في غضون دقائق، يحدث الموت عادة.السبب الأكثر شيوعا للسكتة القلبية هو مرض الشريان التاجي، وتشمل الأسباب الأقل شيوعًا فقدان الدم الشديد، ونقص الأكسجين، وانخفاض البوتاسيوم، وقصور القلب، وممارسة التمارين البدنية المكثفة. وقد يؤدي أيضًا عدد من الاضطرابات الوراثية إلى زيادة الخطر بما في ذلك متلازمة كيو تي الطويلة، وعادةً ما يكون إيقاع القلب الأولي رجفان بطيني. ويتم تأكيد التشخيص من خلال عدم العثور على النبض.وتشمل الوقاية عدم التدخين، والنشاط البدني، والحفاظ على وزن صحي، بينما علاج السكتة القلبية هو الإنعاش القلبي الرئوي (CPR)، أو إزالة الرجفان. ومن بين أولئك الذين نجوا، فإن التحكم درجة الحرارة قد يحسن النتائج، قد يتم وضع مزيل الرجفان القلبي القابل للزرع لتقليل فرصة الموت من تكرار حدوث هذه الحالة.وفي الولايات المتحدة، يحدث توقف القلب خارج المستشفى في حوالي 13 من كل 10,000 شخص في السنة (326,000 حالة)، بينما يحدث توقف القلب في المستشفى في 209,000 حالة إضافية، وتصبح السكتة القلبية أكثر شيوعًا مع التقدم في العمر، تؤثر على الذكور أكثر من الإناث. وتبلغ نسبة الأشخاص الذين ينجون بالعلاج حوالي 8٪، والعديد من الذين بقوا على قيد الحياة لديهم إعاقة كبيرة. ومع ذلك، فإن العديد من البرامج التلفزيونية الأمريكية قد صورت معدلات بقاء عالية بشكل غير واقعي بنسبة 67٪.
مرض قلبي خلقي
مرض قلبي خلقي
العيب القلبي الخلقي، ويُعرف أيضًا باسم "شذوذ القلب الخلقي" أو "أمراض القلب الخلقية"، هو مشكلة في بنية القلب توجد عند الولادة، وتعتمد العلامات والأعراض على نوع المشكلة، ويمكن أن تختلف الأعراض من لا شيء إلى أنها قد تهدد الحياة، وعندما تكون موجودة، فإنها قد تشمل التنفس السريع، والبشرة المزرقة، وسوء اكتساب الوزن، والشعور بالتعب، ولكنه لا يسبب ألم في الصدر. ولا تحدث معظم مشاكل القلب الخلقية مع أمراض أخرى، وتشمل المضاعفات التي يمكن أن تنتج عن عيوب القلب قصور القلب.غالبًا ما يكون سبب شذوذ القلب الخلقي غير معروف، فقد تكون بعض الحالات ناتجة عن العدوى أثناء الحمل مثل الحصبة الألمانية، أو استخدام بعض الأدوية مثل الكحول أو التبغ، أو هناك قرابة بين الوالدين، أو سوء الحالة الغذائية، أو السمنة في الأم، كما أن معاناة أحد الوالدين من عيب خلقي في القلب يعد أيضًا أحد عوامل الخطر. ويرتبط عدد من الحالات الوراثية بعيوب في القلب بما في ذلك متلازمة داون، ومتلازمة تيرنر، ومتلازمة مارفان. وتنقسم عيوب القلب الخلقية إلى مجموعتين رئيسيتين: عيوب القلب الزراقيةوعيوب القلب اللازراقية، اعتمادًا على ما إذا كان الطفل لديه القدرة على التحول إلى اللون المزرق. وقد تتضمن المشاكل الجدران الداخلية للقلب، أو صمامات القلب، أو الأوعية الدموية الكبيرة التي تؤدي من وإلى القلب.يمكن الوقاية جزئيا من عيوب القلب الخلقية من خلال لقاح الحصبة الألمانية، وإضافة اليود إلى الملح، وإضافة حمض الفوليك إلى بعض المنتجات الغذائية، وهناك بعض العيوب لا تحتاج إلى علاج، ويمكن علاج البعض الآخر بشكل فعال باستخدام إجراءات القسطرة أو جراحة القلب، كما قد يكون هناك حاجة في بعض الأحيان لعدد من العمليات، ومن حين لآخر تكون زراعة القلب مطلوبة. وتكون النتائج جيدة بشكل عام مع العلاج المناسب حتى مع المشاكل المعقدة.تشوهات القلب هي أكثر العيوب الخلقية شيوعا. وفي عام 2013، كانت عيوب القلب موجودة في 34.3 مليون شخص على مستوى العالم، وتؤثر على ما بين 4-75 من كل 1000 ولادة حية اعتمادا على كيفية تشخيصها، وحوالي 6-19 من كل 1000 يكون حالتهم متوسطة إلى شديدة. وتعتبر عيوب القلب الخلقية السبب الرئيسي للوفيات المرتبطة بالعيوب الخلقية. وفي عام 2013، أدت عيوب القلب الخلقية إلى وفاة 323,000 من 366,000 حالة وفاة في عام 1990.
اختبارات تشخيصية في طب القلب
الاختبارات التشخيصية في طب القلب هي طرق تحديد حالات القلب المرتبطة بصحة القلب مقابل وظيفة القلب المرضية غير السليمة. نقطة البداية هي الحصول على التاريخ الطبي، يليه التسمع، ثم يمكن إجراء اختبارات الدم، وإجراءات الفيزيولوجيا الكهربية، وتصوير القلب لمزيد من التفصيل، وتشمل الإجراءات الفيزيولوجية الكهربية: تخطيط كهربائية القلب، ومراقبة القلب، واختبار إجهاد القلب، ودراسة الفيزيولوجيا الكهربية.
مجتمع طب القلب
مؤسسات
الكلية الأمريكية لطب القلب
جمعية القلب الأمريكية
الجمعية الأوروبية لطب القلب
جمعية إيقاع القلب
جمعية القلب والأوعية الدموية الكندية
جمعية القلب الهندية
مؤسسة القلب الوطنية في أستراليا
مجلات
المجلة الأمريكية لأمراض القلب
حوليات التخدير القلبي
طب القلب
ارتفاع ضغط الدم السريري والتجريبي
طب القلب السريري
مجلة القلب الأوروبية
القلب
إيقاع القلب
المجلة الدولية لطب القلب
مجلة الكلية الأمريكية لطب القلب
أطباء قلب
برنارد لون (من مواليد 1921)، المطور الأصلي لجهاز إزالة الرجفان
جاكلين نونان (من مواليد 1928)، مكتشف متلازمة نونان، وهو السبب المتلازمي الأول لأمراض القلب الخلقية.
جون باركنسون (1885-1976)، المعروف بمتلازمة وولف -باركنسون -وايت
هيلين توسيغ (1898-1986)، مؤسس طب القلب للأطفال، وعملت على نطاق واسع على متلازمة الطفل المزرق
بول دادلي وايت (1886-1973)، المعروف بتعريفه لمتلازمة وولف -باركنسون -وايت
لويس وولف (1898-1972)، المعروف بتعريفه لمتلازمة وولف -باركنسون -وايت
مراجع
رتق رئوي مع حاجز بطيني سليم: ويرتبط هذا النوع من رتق الرئة بحاجز كامل سليم بين البطينين.
روبرت أتكينز (1930-2003)، المعروف بإنشائه لحمية نظام أتكينز
يوجين برونولد (من مواليد 1929)، رئيس تحرير مجلة برونولد لأمراض القلب
والاس بريغدين (1916–2008)، الذي عرّف اعتلال عضلة القلب
فيلم أينتهوفن (1860-1927)، وهو فيزيولوجي قام ببناء أول تخطيط كهربائي فعال، وفاز بجائزة نوبل في علم وظائف الأعضاء أو الطب عام 1924 (لاكتشاف آلية مخطط القلب الكهربائي)
فرنر فورسمان (1904-1979)، الذي قام بأول قسطرة بشرية على نفسه، مما أدى إلى تركه مستشفى شاريتيه (برلين)، وترك اختصاصه في طب القلب، ثم فاز بجائزة نوبل عام 1956 في الفسيولوجيا أو الطب (لاكتشافاته المتعلقة بقسطرة القلب والتغيرات المرضية في الدورة الدموية)
أندرياس غرونتزيغ (1939-1985)، أول من طور رأب الأوعية بالبالون
ويليام هارفي (1578–1657)، الذي وصف لأول مرة نظام الدورة الدموية المغلقة، والذي وصفه فورسمان بأنه مؤسس طب القلب.
موراي هوفمان (مواليد 1924) بصفته رئيس جمعية القلب في كولورادو، بدأ أحد برامج الجري الأولى التي تروّج لصحة القلب
ماكس هولزمان (1899-1994)، المؤسس المشارك للجمعية السويسرية لطب القلب، ورئيس من 1952-1955
هنري جوزيف ليليان (1917-2007)، تخطيط القلب الكهربائي العملي
=====
طب حرج من ويكيبيديا، الموسوعة الحرة
العيب القلبي الخلقي، ويُعرف أيضًا باسم "شذوذ القلب الخلقي" أو "أمراض القلب الخلقية"، هو مشكلة في بنية القلب توجد عند الولادة، وتعتمد العلامات والأعراض على نوع المشكلة، ويمكن أن تختلف الأعراض من لا شيء إلى أنها قد تهدد الحياة، وعندما تكون موجودة، فإنها قد تشمل التنفس السريع، والبشرة المزرقة، وسوء اكتساب الوزن، والشعور بالتعب، ولكنه لا يسبب ألم في الصدر. ولا تحدث معظم مشاكل القلب الخلقية مع أمراض أخرى، وتشمل المضاعفات التي يمكن أن تنتج عن عيوب القلب قصور القلب.غالبًا ما يكون سبب شذوذ القلب الخلقي غير معروف، فقد تكون بعض الحالات ناتجة عن العدوى أثناء الحمل مثل الحصبة الألمانية، أو استخدام بعض الأدوية مثل الكحول أو التبغ، أو هناك قرابة بين الوالدين، أو سوء الحالة الغذائية، أو السمنة في الأم، كما أن معاناة أحد الوالدين من عيب خلقي في القلب يعد أيضًا أحد عوامل الخطر. ويرتبط عدد من الحالات الوراثية بعيوب في القلب بما في ذلك متلازمة داون، ومتلازمة تيرنر، ومتلازمة مارفان. وتنقسم عيوب القلب الخلقية إلى مجموعتين رئيسيتين: عيوب القلب الزراقيةوعيوب القلب اللازراقية، اعتمادًا على ما إذا كان الطفل لديه القدرة على التحول إلى اللون المزرق. وقد تتضمن المشاكل الجدران الداخلية للقلب، أو صمامات القلب، أو الأوعية الدموية الكبيرة التي تؤدي من وإلى القلب.يمكن الوقاية جزئيا من عيوب القلب الخلقية من خلال لقاح الحصبة الألمانية، وإضافة اليود إلى الملح، وإضافة حمض الفوليك إلى بعض المنتجات الغذائية، وهناك بعض العيوب لا تحتاج إلى علاج، ويمكن علاج البعض الآخر بشكل فعال باستخدام إجراءات القسطرة أو جراحة القلب، كما قد يكون هناك حاجة في بعض الأحيان لعدد من العمليات، ومن حين لآخر تكون زراعة القلب مطلوبة. وتكون النتائج جيدة بشكل عام مع العلاج المناسب حتى مع المشاكل المعقدة.تشوهات القلب هي أكثر العيوب الخلقية شيوعا. وفي عام 2013، كانت عيوب القلب موجودة في 34.3 مليون شخص على مستوى العالم، وتؤثر على ما بين 4-75 من كل 1000 ولادة حية اعتمادا على كيفية تشخيصها، وحوالي 6-19 من كل 1000 يكون حالتهم متوسطة إلى شديدة. وتعتبر عيوب القلب الخلقية السبب الرئيسي للوفيات المرتبطة بالعيوب الخلقية. وفي عام 2013، أدت عيوب القلب الخلقية إلى وفاة 323,000 من 366,000 حالة وفاة في عام 1990.
اختبارات تشخيصية في طب القلب
الاختبارات التشخيصية في طب القلب هي طرق تحديد حالات القلب المرتبطة بصحة القلب مقابل وظيفة القلب المرضية غير السليمة. نقطة البداية هي الحصول على التاريخ الطبي، يليه التسمع، ثم يمكن إجراء اختبارات الدم، وإجراءات الفيزيولوجيا الكهربية، وتصوير القلب لمزيد من التفصيل، وتشمل الإجراءات الفيزيولوجية الكهربية: تخطيط كهربائية القلب، ومراقبة القلب، واختبار إجهاد القلب، ودراسة الفيزيولوجيا الكهربية.
مجتمع طب القلب
مؤسسات
الكلية الأمريكية لطب القلب
جمعية القلب الأمريكية
الجمعية الأوروبية لطب القلب
جمعية إيقاع القلب
جمعية القلب والأوعية الدموية الكندية
جمعية القلب الهندية
مؤسسة القلب الوطنية في أستراليا
مجلات
المجلة الأمريكية لأمراض القلب
حوليات التخدير القلبي
طب القلب
ارتفاع ضغط الدم السريري والتجريبي
طب القلب السريري
مجلة القلب الأوروبية
القلب
إيقاع القلب
المجلة الدولية لطب القلب
مجلة الكلية الأمريكية لطب القلب
أطباء قلب
برنارد لون (من مواليد 1921)، المطور الأصلي لجهاز إزالة الرجفان
جاكلين نونان (من مواليد 1928)، مكتشف متلازمة نونان، وهو السبب المتلازمي الأول لأمراض القلب الخلقية.
جون باركنسون (1885-1976)، المعروف بمتلازمة وولف -باركنسون -وايت
هيلين توسيغ (1898-1986)، مؤسس طب القلب للأطفال، وعملت على نطاق واسع على متلازمة الطفل المزرق
بول دادلي وايت (1886-1973)، المعروف بتعريفه لمتلازمة وولف -باركنسون -وايت
لويس وولف (1898-1972)، المعروف بتعريفه لمتلازمة وولف -باركنسون -وايت
مراجع
رتق رئوي مع حاجز بطيني سليم: ويرتبط هذا النوع من رتق الرئة بحاجز كامل سليم بين البطينين.
روبرت أتكينز (1930-2003)، المعروف بإنشائه لحمية نظام أتكينز
يوجين برونولد (من مواليد 1929)، رئيس تحرير مجلة برونولد لأمراض القلب
والاس بريغدين (1916–2008)، الذي عرّف اعتلال عضلة القلب
فيلم أينتهوفن (1860-1927)، وهو فيزيولوجي قام ببناء أول تخطيط كهربائي فعال، وفاز بجائزة نوبل في علم وظائف الأعضاء أو الطب عام 1924 (لاكتشاف آلية مخطط القلب الكهربائي)
فرنر فورسمان (1904-1979)، الذي قام بأول قسطرة بشرية على نفسه، مما أدى إلى تركه مستشفى شاريتيه (برلين)، وترك اختصاصه في طب القلب، ثم فاز بجائزة نوبل عام 1956 في الفسيولوجيا أو الطب (لاكتشافاته المتعلقة بقسطرة القلب والتغيرات المرضية في الدورة الدموية)
أندرياس غرونتزيغ (1939-1985)، أول من طور رأب الأوعية بالبالون
ويليام هارفي (1578–1657)، الذي وصف لأول مرة نظام الدورة الدموية المغلقة، والذي وصفه فورسمان بأنه مؤسس طب القلب.
موراي هوفمان (مواليد 1924) بصفته رئيس جمعية القلب في كولورادو، بدأ أحد برامج الجري الأولى التي تروّج لصحة القلب
ماكس هولزمان (1899-1994)، المؤسس المشارك للجمعية السويسرية لطب القلب، ورئيس من 1952-1955
هنري جوزيف ليليان (1917-2007)، تخطيط القلب الكهربائي العملي
=====
طب حرج من ويكيبيديا، الموسوعة الحرة
طب العناية المركزة

مثال على معالجة مريض ذي حالة حرجة
فرع من علم التخدير
الأمراض المهمة الفشل التنفسي, فشل عضو, فشل الأعضاء المتعدد
المختص طبيب العناية المركزة
صورة عامة لأحد وحدات العناية المركزة
طب الحالات الحرجة أو طب العناية المركزة أو طب العناية الفائقة (بالإنجليزية: critical care medicine) هو أحد فروع الطب الحديثة وهو معني بتقديم دعم متقدم للحياة أو لأعضاء الجسم المصابة للمرضى ذوي الحالة الصحية الحرجة.
ويتم ذلك داخل وحدة العناية المركزة.
محتويات
1 نظرة عامة
2 تاريخ طب الحالات الحرجة
2.1 مرحلة فلورنس نايتينجيل
2.2 مرحلة والتر داندي
2.3 مرحلة بورن إبسن
2.4 مرحلة بيتر سافار
3 خصائص طب الحالات الحرجة
4 أنواع وحدات العناية المركزة
4.1 تخصص منفصل أم تخصص داخل تخصص؟
4.2 وحدة مفتوحة أم مغلقة ؟
4.3 وحدة صغيرة أم كبيرة؟
5 مراجع
نظرة عامة
يعد طب الحالات الحرجة بمفهومة الحديث من أحد أحدث فروع الطب نشأةً وهو بصفة عامة أكثر فروع الطب استهلاكاً للموارد وارتفاعاً لتكلفة العلاج ومن أكثرهاً اعتماداً علي التكنولوجيا الحديثة.
يمارس طب الحالات الحرجة أطباءوممرضون متخصصون يطلق عليهم بالإنجليزية (Intensivists).
يهتم أطباء الحالات الحرجة بمتابعة أجهزة الجسم الرئيسية التسع وهي:
1-الجهاز الدوري(القلب والأوعية الدموية).
2-الجهاز العصبي المركزي.
3-نظام الغدد الصماء.
4-الجهازالمعدي المعوي(و الحالة الغذائية).
5- الدم.
6-علم الأحياء المجهرية(بما في حالة تعفن الدم).
7-أطراف الجسم (والجلد).
8- الكلى (والأيض).
9-الجهاز التنفسي.
المرضى الذين يحتاجون إلى العناية المركزة عادةً ما يكونون ذوي حالة صحية حرجة للغاية مما يتطلب الحاجة لمراقبة ودعم استقرار أجهزة الجسم المهمة لاستمرار الحياة مثل:
- الدورة الدموية لضمان استمرار تدفق الدم المحمل بالأكسجين والمغذيات لكافة أنحاء الجسم والحفاظ علي ضغط الدم من أي تغيرات تضر بوظائف الأعضاء (ارتفاع ضغط الدم / هبوط ضغط الدم).
- الجهاز التنفسي وذلك لدعم القنوات التنفسية وظائف التنفس (مثل استخدام جهاز التنفس الصناعي).
- وظائف الكلي وذلك للحماية من وعلاج الفشل الكلوي الحاد.
- علاج اضطرابات ضربات القلب الخطيرة.
- علاج اختلال أملاح الدم ونسبة الحموضة في الدم.
وغالبا ما يعاني مريض العناية المركزة من تدهور وظائف عدد من أجهزة الجسم في نفس الوقت عند دخوله أو خلال تواجدة بالعناية، إما أن يكون ذلك بسبب وجود عدد من الأمراض السابقة أو حدوث ذلك كمضاعفات لفشل وظائف عضو هام بالجسم، مما يتطلب تدخل شامل لدعم وظائف الأعضاء لمنع حدوث مزيد من التدهور.
كما يتم إدخال المرضي ما بعد الجراحات الكبري للعناية المركزة وذلك لعدم استقرار حالتهم خلال الساعات أو الأيام الأولي الحاسمة ما بعد العملية (مثل عمليات القلب والصدر والجهاز الهضمي الكبري وجراحات المخ والأعصاب).
ومن الناحية المثالية، يتم إدخال العناية المركزة فقط لأولئك المرضي الذين يحتمل أن يتم شفائهم، والذين لديهم فرصة جيدة للبقاء مع العناية المركزة. وحيث أن معظم المصابين بأمراض خطيرة يكونون مهددين بالموت ،ونتائج العلاج بالعناية المركزة من الصعب التنبؤ بها. ولذلك، يموت الكثير من المرضى في وحدة الرعاية المركزة. ولذلك يفترض أن يكون المريض مصاب بأمراض يمكن التغلب عليها كشرط رئيسي للقبول في وحدة العناية المركزة.
تاريخ طب الحالات الحرجة
مرحلة فلورنس نايتينجيل
جذور طب الحالات الحرجة تعود للعمل التي قامت به الممرضة البريطانية العظيمة فلورنس نايتينجيل Florence Nightingale (ولدت عام1820- وتوفيت عام1910) .حيث قامت بتطبيق بروتوكولات الحالات الحرجة علي المرضي من الجنود المصابين في خلال حرب القرم والتي إندلعت عام 1854، فأدي ذلك لأنخفاض حاد في عدد الوفيات بين المصابين من 40 % إلي حوالي 2%، وذلك نتيجة لعملها باشتراك مع 38 ممرضة متطوعة أخرى. وعند عودتها من الحرب قامت بإنشاء مدرسة لتعليم الممرضات في مستشفى سان توماس St.Thomas’s Hospital بإنجلترا عام 1859، يتم التعليم بها بشكل محترف وعملي. ويعتبر عمل نايتنجيل ومنهج المدرسة، بداية علم طب الحالات الحرجة والبداية الحقيقية لعلم التمريض الحديث.
مرحلة والتر داندي
والتر داندي Walter Dandy (ولد عام1886- وتوفي عام1946)، عالم وجراح مخ وأعصاب أمريكي، يعتبر الأب المؤسس لطب جراحة المخ والأعصاب الحديث. حصل على درجة البكالوريوس في عام 1907 من جامعة ميزوري {University of Missouri} وعمل معظم حياته بكلية طب جامعة جون هوبكنز {Johns Hopkins University School of Medicine} والتي تقع في مدينة بالتيمور في ولاية ماريلاندالأمريكية. من إنجازاته، إنشاء أول عناية مركزة في العالم في مدينة بوسطن بسعة 3 أسرة وذلك عام 1926.
مرحلة بورن إبسن
بورن إبسن Bjorn Aage Ibsen (ولد عام1915- وتوفي عام 2007)، طبيب تخدير دنمركي تخرج من كلية طب جامعة كوبنهاغن عام 1940. وأثناء وباء شلل الأطفال بالدنمرك عام 1952 والذي أدي إلي أصابة 2722 حالة في خلال 6 أشهر، منهم 316 حالة أصيبوا بشلل بعضلات التنفس، قام هو بمعالجة هذة الحالات عبر تركيب أنابيب بالقصبة الهوائية وعزلهم داخل وحدات منفصله، وتوظيف 200 طالب طب لضخ الأكسجين يدوياً للمرضي، وذلك حتي تم استبدال الطلبة بأجهزة تنفس صناعي. ونتج عن ذلك انخفاض الوفيات من 90% إلي 25%. وقام بعد ذلك عام 1953 بإنشاء أول وحدة عناية مركزة طبية وجراحية بأحدي مستشفيات كوبنهاغن. كما كانت له الفضل في أول ذكر لعلاج مرض التيتانوس بواسطة الأدوية الشاله للعضلات مع وضع المريض علي جهاز التنفس الصناعي. وقام أيضاً بالمشاركة في تأليف أول مرجع في العلاج داخل العناية المركزة.
مرحلة بيتر سافار
بيتر سافار Peter Safar (ولد عام1924- وتوفي عام 2003)، هو طبيب نمساوي تخرج من جامعة فيينا، وهاجر للولايات المتحدة عام 1949، ليدرس التخدير بجامعة بنسلفانيا. يعتبر سافار أول طبيب حالات حرجة في الولايات المتحدة، حيث قام بإنشاء أول عناية مركزة جراحية في مدينة بالتيمور، وفي عام 1962 أنشأ أول برنامج تدريبي للاطباء في جامعة بيتسبرج. كما ان له دور هائل في بلورة مفاهيم وتكنيكات عمليةالأنعاش القلبي الرئوي في الخمسينات وقام بتأليف كتاب (ABC of Resuscitation) عام 1957، وهو أساس التدريب علي هذة عملية وتم اعتماد البروتوكول من قبل جمعية القلب الأمريكية, ليصبح بعد ذلك النظام القياسي الموحد لعملية الأنعاش القلبي الرئوي في العالم. وفي عام1966 تأثر سافار بشدة لوفاة أبنتة البالغة من العمر 11 سنة نتيجة أزمة ربوية حادة. وقام بعد ذلك بجهد كبير لأنشاء خدمات العناية المركزة المتحركة وأنشأ مركز أبحاث الأنعاش بجامعة بيتسبرج. وأعترافاً بجهوده، رشح ثلاث مرات لجائزة نوبل في الطب.
خصائص طب الحالات الحرجة
يتميز طب الحالات الحرجة عن باقي تخصصات الطب بالأتي :
1- من أكثر فروع الطب من حيث السرعةً في التطور وتراكم المعلومات: حيث أصبح من المفهوم إمكان إنقاذ حياة عدد كبير من المرضى (كانوا سابقاً يعدون حالات ميؤوس منها) إذ ما تم اعتماد علاجات متطورة والتدخل لدعم أعضاء الجسم في الوقت المناسب بناء على مراقبة دقيقة ولصيقة لوظائف الجهاز الدوري القلبي والتنفسي. وبالتالي تبين جدوى انفاق الوقت والمال على هذا المجال وعلى الأبحاث في هذا المجال.
2- الاعتماد على دعم أقسام التحاليل والأشعات التشخيصية والصيدلية الداخلية وبنك الدم ووحدات القسطرة القلبية والمناظير والعمليات الجراحية والمخازن والمشتريات مع ضرورة توافر عامل السرعة والدقة وذلك لسرعة تغير حالة المريض ذو الحالة الحرجة وضرورة مواكبة هذا التغيُر بالتشخيص والعلاج اللازمين.
3- يستخدم داخل العناية المركزة أدوية متقدمة وحساسة للغاية وخاصة تلك التي تستخدم للتحكم في الدورة الدموية والقلبية بجرعات دقيقة للغاية وتحت المراقبة الدقيقة، كما يستخدم أحدث المضادات الحيوية والأدوية المخدرة والمهدئة. ومن المعتاد علاج مريض العناية بعشرات الأنواع من الأدوية في نفس الوقت.
4- يتم التركيز داخل الرعاية على مكافحة العدوى وذلك لمنع نقل العدوى البكتيرية من مريض لأخر أو من طاقم العناية للمريض أو العكس، بما في ذلك القيام بأنواع مختلفة من العزل وبخاصة للمرضى ذوي المناعة الضعيفة جداً.
5- يتم الاهتمام بالتغذية المناسبةبما في ذلك التغذية عبر الأنابيب المغدية أو عبر الوريد.
6- الاعتماد علىمهاراة وخبرة ويقضة طاقم أطباء الرعاية وطاقم التمريض، حيث يتميز عمل الرعاية المركزة بالديناميكية الشديدة، ويتطلب مجهود جسدي وانتباه مستمر لأدق التفاصيل وسرعة إتخاذ القرار علي مدار الساعة. وكل هذا يؤدي لكون طاقم الرعاية معرضين بشكل متكرر للإجهاد البدني والنفسي وسوء التغذية والاكتئاب.
و برغم من الأعتماد على التكنولوجيا، إلا أن أطباء العناية يلزمهم إتقان مهارات يدوية عديدة وخاصة تلك المتعلقة بتركيب معدات طبية داخل جسم المريض (يكون بعضها هام للغاية ويلزم تركيبه في ظرف لحظات لإنقاذ حياة المريض)، مثل القساطر الوريدية الطرفية والمركزية والقساطر الشريانية والبولية وأنابيب القصبة الهوائية والمعدية، منظمات القلب وضرورة إتقان عملية الأنعاش القلبي الرئوي مع إتقان التعامل مع كافة أجهزة الرعاية.
كما يلزم طبيب العناية المركزة الاطلاع العلمي الواسع في تخصصه وفي التخصصات الأخرى وذلك لتعرضه لمرضى ذوي حالات حرجة بسبب أمراض من كافة التخصصات الطبية. كما يلزم وجود تعاون وثيق ما بين أطباء الرعاية وكافة تخصصات الطب وذلك لضمان جودة التشخيص والعلاج. غالبا ما يحتاج مريض العناية الخاصة لخدمة أطباء أكثر من تخصص بما فيها الأطباء النفسيين لعلاج الأثار النفسية للبقاء بالعناية فترة طويلة.
و يقوم أطباء العناية والتمريض بالتدرب على التعامل مع أهل المرضى بما في ذلك تقديم المعلومات الكافية والمساندة النفسية.
7- الاعتماد المكثف على التكنولوجيا الحديثة: حيث يعتمد العمل بوحدة العناية المركزة على الأجهزة الحديثة والمعدات الطبية المعقدة مثل:
- أجهازة التنفس الصناعي: ويستخدم لمساندة ودعم الجهاز التنفسي.
-أجهزة المرقاب (المونيتور): وتقوم برصد متغيرات عديدة مثل ضغط الدم الشرياني الاختراقي وغير الاختراقي وضغوط الدم بالأوردة المركزية والشريان الرئوي وداخل غرف القلب المختلفة والنشاط الكهربائي للقلب ونسبة تشبع الدم بالأكسجين وعدد أخر من المتغيرات والقياسات التي تعتمد على حاجة المريض ومدى تطور المرقاب.
-أجهزة قياس غازات الدم وحموضة الدم والأملاح (مثل الصوديوم والبوتاسيوم والكالسيوم والكلوريد).
-أجهزة التنقيط ودفع الأدوية الدقيقة مثل السرنجات الكهربائية ومضخات المحاليل.
-جهاز البالونة الأورطية، ويستخدم لدعم وظائف القلب في بعض الحالات.
-الأسرة الطبية الهيدروليكية والمرتبات الهوائية.
-مناظير الجهاز الهضمي والرئة.
-أجهزة الغسيل الكلوي المتخصصة.
-أجهزة الصدمات الكهربائية ومنظمات النشاط الكهربائي للقلب.
-أجهزة الأشعات السينية والتلفزيونية للقلب والبطن والدوبلكس علي شرايين وأوردة الجسم.
كما يوجد الكثير من المعدات الأخرى التي تستخدم بشكل أقل تكرراً ولكن يلزم توافرها لكل وحدات العناية الحديثة.
8- يلزم وجود دعم مستمر ونشط من جانب مهندسين وفنيين الهندسة الطبية بالمستشفي والشركات الموردة لضمان عدم تعطل العمل بالعناية والصيانة اللازمة للأجهزة الغالية الثمن.
أنواع وحدات العناية المركزة
تخصص منفصل أم تخصص داخل تخصص؟
حتى زمن قريب كانت وحدات الرعاية المركزة بشكل كامل بواسطة أطباء التخدير كعمل إضافي داخل التخصص، ومع حدوث التطور الهائل المعرفي والتكنولوجي في علم طب الحالات الحرجة، ظهرت الحاجة لوجود أطباء متخصصين في هذا المجال.
وبالرغم من ذلك ما زال هذا التخصص في كثير من البلاد حكراً على أطباء التخدير وفي بلاد أخرى (مثل الولايات المتحدة) يشترط للتخصص في هذا المجال الحصول علي تدريب مسبق في مجال أخر مثل التخدير أو الجراحة العامة أو الباطنة العامة.ثم يلي ذلك الحصول على تدريب متخصص في طب الحالات الحرجة.
وكثيراً ما يرغب أطباء العناية في الحصول على تدريب موازي إلي جانب تخصصهم بالرعاية مثل القلب أو الأمراض الصدرية أو أمراض الكلى.
وحدة مفتوحة أم مغلقة ؟
=
تشير دراسات بشكل واضح ومتكرر لتحقق خدمة أكثر كفاءة ونتائج أفضل لعلاج المرضي داخل الوحدات التي تدار من قبل أطباء متخصصين بطب الحالات الحرجة متواجدين على مدار الساعة بالرعاية المركزة، مقارنةً بالوحدات المفتوحة والتي تدار بواسطة التمريض مع وجود أطباء من كافة التخصصات يقومون بالمرور على الحالات التي تخصهم داخل الرعاية.
وحدة صغيرة أم كبيرة؟
الدراسات الطبية تشير إلى وجود علاقة بين حجم وحدة العناية المركزة وبين كفاءة الرعاية المقدمة للمرضى. حيث أشارت الدراسات لقدرة العنايات المركزة الأكبر حجماً علي تحقيق نتائج أفضل فيما يتعلق بنجاح علاج المرضى ذوي الحالات الحرجة.
تشير دراسات بشكل واضح ومتكرر لتحقق خدمة أكثر كفاءة ونتائج أفضل لعلاج المرضي داخل الوحدات التي تدار من قبل أطباء متخصصين بطب الحالات الحرجة متواجدين على مدار الساعة بالرعاية المركزة، مقارنةً بالوحدات المفتوحة والتي تدار بواسطة التمريض مع وجود أطباء من كافة التخصصات يقومون بالمرور على الحالات التي تخصهم داخل الرعاية.
وحدة صغيرة أم كبيرة؟
الدراسات الطبية تشير إلى وجود علاقة بين حجم وحدة العناية المركزة وبين كفاءة الرعاية المقدمة للمرضى. حيث أشارت الدراسات لقدرة العنايات المركزة الأكبر حجماً علي تحقيق نتائج أفضل فيما يتعلق بنجاح علاج المرضى ذوي الحالات الحرجة.
وحدات عناية مركزة متخصصة
يوجد أشكال عديدة لوحدات العناية المركزة المتخصصة مثل:
-وحدات عناية مركزة لحديثي الولادة(Neonatal intensive-care unit).
-وحدات عناية مركزة للأطفال(وحدة العناية المركزة للأطفال).
-وحدات عناية مركزة للقلب(وحدة العناية التاجية).
-وحدات عناية مركزة للجراحة(Surgical Intensive Care Unit).
-وحدات عناية مركزة للحروق(Burn Wounds Intensive Care Unit).
-وحدات عناية مركزة للحالات الطبية(Medical Intensive care Unit).
-وحدات عناية مركزة للحالات النفسية(وحدة العناية النفسية المركزة).
-وحدات عناية مركزة لحالات أصابات المخ والأعصاب(Neurological Intensive Care Unit).
-وحدات عناية مركزة متحركة(Mobile Intensive care Unit).
-وحدات عناية مركزة لحالات الحوادث(Trauma Intensive care Unit).
مراجع
=====
أمراض معدية (اختصاص طبي)
من ويكيبيديا، الموسوعة الحرة اذهب إلى التنقل اذهب إلى البحث
اختصاص الأمراض المعدية هو أحد الاختصاصات الطبية التي تهتم بمعالجة الأمراض المعدية وتشخيصها والوقاية منها والتحكم بها. يقوم الطبيب المختص بالأمراض المعدية بمعالجة الأمراض المنقولة أو المكتسبة في المستشفيات وكذلك الأمراض التي تنتقل إلى المريض خارج المؤسسات الصحية في المجتمع.
في الولايات المتحدة، يعد اختصاص الأمراض المعدية اختصاصا فرعيا دقيقا يحصل عليه أطباء الأمراض الباطنيةوالأطفال بعد زمالة لمدة سنتين.
انظر أيضًا
مكافحة العدوى
المصادر
"Infectious Disease, Internal Medicine". American Association of Medical Colleges. مؤرشف من الأصل في 4 مارس 2016.
فترة الكمون
مستودع طبيعي
عدوى انتهازية
عدوى من دون أعراض
حدث فائق الانتشار
وافد
وباء
شامل التوطن
مفرط التوطن
وقوع
تفشي
جائحة
انتشار
محدود الانتشار
متابعة مخالطي المرضى
ترصد المرض
مطهر
نظافة
سلامة الغذاء
غسل اليدين
عزل
الإغلاق الكامل
صحة عمومية
حجر صحي
Respiratory etiquette
قفاز طبي
قناع الجراحة
معدات الوقاية الشخصية
جنس آمن
تطهير المياه
كشف
تباعد اجتماعي
تعقيم
تقييد السفر
علم الأمراض المعدية
الأمراض المهمة عدوى، مثل التهاب العظم والنقيوذات الرئةوالسل والإيدز والإنفلونزا، وكذلك مواضيع الصحة العامة مثل الأوبئةومقاومة المضادات الحيويةولإرهاب البيولوجي
الفحوص المهمة صبغة غراموزراعة الأحياء الدقيقة (وبضمنها زرع الدم) والفحوص المصليةوفحوص الأنماط الجينيةتفاعل البوليميراز المتسلسلوالتصوير الطبي
المختص طبيب أمرض معدية أو طبيب أمراض انتقالية أو مختص بعلم العدوى
طبيب أمرض معدية
طبيب أمراض انتقالية
مختص بعلم العدوى
الاسم الرسمي دكتور
طبيب مختص
تسمية الإناث دكتورة
طبيبة مختصة
النوع اختصاص طبي
المجال طب
الكفاءات دكتور في الطب أو
بكالوريوس الطب والجراحة
حقل التوظيف مستشفيات وعيادات
مفاهيم في الأمراض المعدية
الانتقال
مفاهيم أساسية
ناقل عديم الأعراض
أداة العدوى
عائل
فترة الحضانة
المريض رقم صفر
فترة العدوى
فرد مستعد
الأساليب
انتقال من شخص لآخر
أفقيًا
عموديًا
انتقال عبر الأنواع
Spillover infection
ناقل
مرض حيواني المنشأ
Reverse zoonosis
عدوى اختراق
الطرق
مرض منقول بالهواء
الأمراض المنقولة عن طريق الدم
تسمم غذائي
طريق فموي شرجي
أداة العدوى
عدوى المستشفيات
مرض منقول جنسيا
أمراض تنقلها المياه
النمذجة
معدل الهجوم
عدد التكاثر الأساسي
نماذج مجزأة في علم الأوبئة
Critical community size
مناعة جماعية
معدل العدوى
Serial interval
Transmission risks and rates
مستويات الحدوث
عنقود
مركب
أساليب الضبط والوقاية
صيدلانيًا
مضاد حيوي
مضاد فطري
مضاد الميكروبات
المقاومة المضادة للميكروبات
معقم
مضاد فيروسات
تمنيع
علاج مناعي
العلاج بالأضداد وحيدة النسيلة
تلقيح
معالجة بالعاثيات
إعادة توضيع الدواء
تلقيح طبي
فعالية اللقاح
جرعة معززة
غير صيدلانيٍ
مكافحة نواقل المرض
أمراض معدية ناشئة
المرض إكس
فيروس ناشئ
أخرى
اكتشاف العوامل الممرضة المسببة للمرض
استئصال الأمراض المعدية
أمراض معدية (اختصاص طبي)
مرض مداري
طب المناطق الحارة
===========



ليست هناك تعليقات:
إرسال تعليق